شیوع دیابت در ایالات متحده به صورت اپیدمی در حال رشد است و به عنوان شایع ترین دلیل بستری شدن در بیمارستان در کشورهای غربی گزارش شده است. علی الخصوص، پای دیابتی با عوارض و ناتوانی همراه است و منجر به ایجاد اختلال در کیفیت زندگی می شود. افراد مبتلا به دیابت به دلیل نوروپاتی (نقص های حسی، حرکتی و اتونوم)، ایسکمی یا هر دو، دچار زخم پا می شوند. شروع آسیب ممکن است از ضربه، حرارت یا ناشی از اعمال فشار مداوم باشد.
تشخیص زودهنگام و رویکرد تیمی چند رشته ای برای مدیریت بیماری های
همراه در درمان زخم پا ضروری است.
با توجه به طول عمر بیماران مبتلا به دیابت، انتظار می رود که عوارض مرتبط با دیابت در شیوع افزایش یابد. انجمن دیابت آمریکا اخیرا گزارش داده است که دیابت نوع 2 حدود 90٪ تا 95٪ از همه افراد مبتلا به دیابت را تشکیل می دهد. بیماران مبتلا به دیابت اکثراً به این دلیل در بیمارستان ها بستری میشوند که دچار عوارضی مانند زخم، عفونت یا قانقاریا شده اند. زخم پای دیابتی (DFUs) هم برای بیمار و هم برای نظام پزشکی دردناک و پرهزینه است. سالانه بیش از 1 میلیون نفر از افراد مبتلا به دیابت در سراسر جهان یک پای خود را در نتیجه این بیماری از دست می دهند.
از زخم پا گرفته تا نوروپاتی و بیماری عروق محیطی، چالش های قابل توجه هستند و می توانند منجر به قطع عضو و حتی مرگ زودرس شوند. برای رسیدگی به این چالش ها، تشخیص زودهنگام و رویکرد تیمی چند رشته ای (مانند درمانگر زخم، متخصص تغذیه، پزشک قلب و عروق و پزشک عمومی) باید به کار گرفته شود.
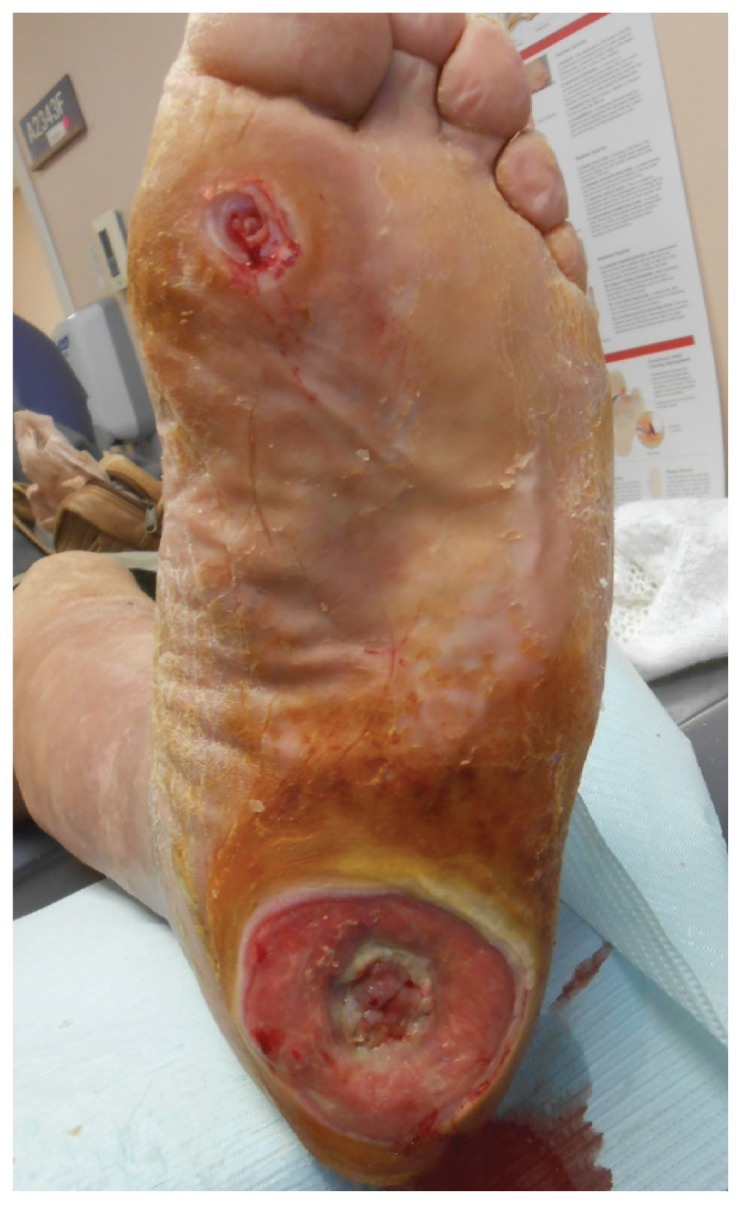
زخم پا نوروپاتیک
چه زمانی پای دیابتی قطع میشود ؟
عواملی که در مسیر ایجاد این زخم نقش داشته اند ایسکمی (کاهش گردش خون در پا)، کالوس (پینه پا) و ادم (تورم ناشی از تجمع مایعات در بافت بدن) بودند. عفونت خیلی کم در ایجاد این ضایعه دخیل بوده است.
سایر علل موثر در ایجاد زخم که شناسایی شده اند عبارتند از: جنسیت (مرد)، طول مدت دیابت بیش از 10 سال، سن بالا، شاخص توده بدنی بالا، سابقه ی زخم دیابتی و سایر بیماری های همراه مانند رتینوپاتی، سطح هموگلوبین گلیکوزیله، تحرک محدود مفصل، بدشکلی پا (پای شارکو و غیره)، فشار زیاد کف پا، و عادات نامناسب مراقبت از خود پا.
مواردی که منجر به زخم پای دیابتی و در نهایت قطع پا دیابتی می شوند:
نوروپاتی محیطی (حسی، حرکتی، اتونومیک)
بدشکلی پا (انگشت چکشی، بونیون، شارکو و غیره)
ضربه
کفش های نامناسب
بیماری شریانی محیطی
پینه
سابقه زخم/آمپوتاسیون قبلی
فشار بالای کف پا
تحرک محدود مفصل (cheiroarthropathy)
هیپرگلیسمی کنترل نشده
نارسایی مزمن کلیه
مدت زمان دیابت
نابینایی / بینایی جزئی
سن بالا
دانش ضعیف در مورد دیابت
برای معاینه ی پای دیابتی چه مواردی باید بررسی شود ؟
معاینه بالینی باید شامل بررسی کامل اندام تحتانی هنگام شروع درمان DFU باشد. داشتن یک ارزیابی کامل از اندازه و عمق زخم بسیار مهم است و باید شامل شرح ظاهر آن و اندازه گیری قطر آن در هر ویزیت باشد. ارزیابی وجود عفونت و پتانسیل استئومیلیت (عفونت استخوان)، تعیین عمق نفوذ و ردیابی در امتداد غلاف تاندون بسیار مهم است (شکل 2). کاوش مستقیم به استخوان (تست پروب مثبت به استخوان) حتی بدون علائم حاد عفونت.
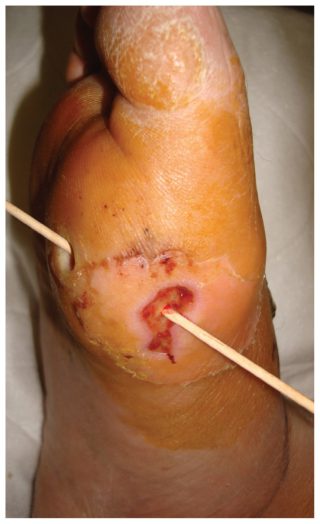
آزمایش بررسی استخوان در زخم عفونی
درمان زخم و راه های جلوگیری از قطع پای دیابتی
مدیریت بیماری پای دیابتی در درجه اول بر اجتناب از قطع عضو اندام تحتانی متمرکز است و باید از طریق 3 استراتژی اصلی انجام شود: شناسایی پای در معرض خطر، درمان پای بیمار حاد، و پیشگیری از عوارض بیشتر.
هدف اصلی در درمان DFU ها برای بسته شدن زخم است. درمان سریع و تهاجمی DFU ها اغلب می تواند از تشدید مشکل و نیاز بالقوه به قطع عضو جلوگیری کند. بنابراین، هدف درمان باید بهبود سریع ضایعه باشد و پس از بهبودی، از عود دوباره ی آن جلوگیری شود.
استراحت و حذف فشار (آفلودینگ) اجزای ضروری درمان هستند و باید در اولین مراجعه شروع شوند. مطالعات اخیر شواهدی را ارائه کردند که نشان میدهد تخلیه مناسب باعث بهبود سریعتر DFU میشود. کفشهای نامناسب باید دور انداخته شوند و با یک جفت کفش مناسب برای کاهش فشار در محل زخم جایگزین شوند. اگرچه بسیاری از روشهای آفلودینگ و برداشتن فشار در حال حاضر مورد استفاده قرار میگیرند ولی فقط تعداد کمی از مطالعات و سرعت بهبود زخم مرتبط با استفاده از آنها را توصیف میکنند.
درمان های پیشرفته برای جلوگیری از قطع پا و درمان زخم دیابتی
نوع درمان | مثال | توضیح | مزایا | معایب |
|---|---|---|---|---|
هیدروکلوئیدها | Duoderm | پانسمانها معمولاً از یک ماتریکس هیدروکلوئیدی تشکیل شدهاند که بر روی یک فیلم نفوذپذیر رطوبت یا فوم چسبیده است. هنگامی که این ماتریکس در تماس با سطح زخم است، یک ژل برای ایجاد یک محیط مرطوب تشکیل می دهد. | جذب بالا ماندگاری روی زخم تا چند روز به اتولیز کمک می کند | نگرانی در مورد استفاده برای زخم های عفونی؛ ممکن است باعث مرطوب شدن زیاد زخم شود؛ بوی نامطبوع |
هیدروژل ها | ژل آکوافرم | این پانسمان ها از پلیمرهای نامحلول با پیوند متقابل (یعنی کربوکسی متیل سلولز) و تا 96 درصد آب تشکیل شده اند. آنها بسته به سطح رطوبت زخم برای جذب ترشحات زخم یا آبرسانی مجدد زخم طراحی شده اند. آنها در ورقه های مسطح، هیدروژل آمورف عرضه می شوند. | جاذب؛ اهدای مایع؛ کمک به اتولیز | نگرانی در مورد استفاده برای زخم های عفونی؛ ممکن است باعث خیساندن شود؛ برای زخم های اگزوداتیو بسیار استفاده می شود |
فوم ها | Allevyn | این پانسمان ها معمولا حاوی فوم پلی یورتان هیدروفیل هستند و برای جذب ترشحات زخم و حفظ سطح زخم مرطوب طراحی شده اند. | بسیار جاذب و محافظ؛ می تواند تا 7 روز باقی بماند عایق حرارتی | درماتیت با چسب؛ حجیم؛ ممکن است باعث رطوبت زیاد شود |
فیلم های | Tegaderm | پانسمان های فیلم اغلب بخشی از ساخت پانسمان های دیگر مانند هیدروکلوئیدها، فوم ها، ورق های هیدروژل و پانسمان های کامپوزیتی را تشکیل می دهند که از چندین ماده ساخته شده اند و از فیلم به عنوان لایه بیرونی استفاده می شود. | ارزان؛ قابل نفوذ به بخار آب و اکسیژن است اما به میکروارگانیسم های آب نفوذ نمی کند | ممکن است قبل از برداشتن نیاز به رطوبت داشته باشد. برای زخم های عفونی مناسب نیست؛ غیر جاذب؛ اگر مایع زیر یک فیلم جمع شود باید تخلیه شود یا فیلم تعویض شود |
آلژینات ها | پانسمان آلژینات کلسیم | آلژینات در تماس با سطح زخم یک ژل تشکیل میدهد که میتوان آن را با برداشتن پانسمان برداشته یا با نمک استریل شستشو داد. اتصال به یک پد ویسکوز ثانویه باعث افزایش جذب می شود | جذب بالا باکتریواستاتیک؛ هموستاتیک؛ مفید در حفره ها | ممکن است قبل از برداشتن نیاز به خیس شدن داشته باشد. |
آغشته به نقره | Acticoat | این پانسمان ها برای درمان زخم های عفونی استفاده می شوند، زیرا تصور می شود یون های نقره دارای خواص ضد میکروبی هستند. | ضد عفونی کننده؛ جاذب کاهش بو؛ بهبود علائم مرتبط با درد؛ کاهش ترشحات زخم؛ زمان طولانی پوشیدن پانسمان | هزینه بالا |
فن آوری های مراقبت از زخم
Negative pressure wound therapy |
Standard electrically powered |
Mechanically powered |
Hyperbaric oxygen therapy |
Topical oxygen therapy |
Biophysical |
Electrical stimulation, diathermy, pulsed electromagnetic fields |
Pulsed radio-frequency energy |
Low-frequency noncontact ultrasound |
Extracorporeal shock-wave therapy |
Growth factors |
Becaplermin: platelet-derived growth factor |
Fibroblast growth factor |
Epidermal growth factor |
Platelet rich plasma |
Acellular matrix tissues |
Xenograft dermis |
bovine neonatal dermis |
bovine collagen |
bovine dermis |
Xenograft acellular matrices |
small intestine submucosa |
porcine urinary bladder matrix |
ovine forestomach |
equine pericardium |
Human dermis |
Graftjacket |
dCELL |
DermACELL |
TheraSkin |
Human pericardium |
Placental tissues |
Amniotic tissues/amniotic fluid |
Umbilical cord |
Dehydrated human amnion chorion |
Bioengineered allogeneic cellular therapies |
Bilayered skin equivalent |
Dermal replacement therapy |
Stem cell therapies |
Autogenous: bone marrow-derived stem cells |
Allogeneic: amniotic matrix with mesenchymal stem cells |
Miscellaneous |
Hyalomatrix |
چالش های درمان زخم پای دیابتی
اغلب این بیماران مسنتر هستند و دارای بسیاری از شرایط سلامت روانی و اجتماعی از جمله بدن ضعیف، سوء مصرف مواد، مسائل روانی و کمبود منابع مالی و/یا آموزشی یا فاقد حمایت و خانواده هستند. بسیاری از این بیماران دارای بیماری های همراه با دیابت هستند که می تواند بهبودی زخم آنها را به تاخیر بیندازد.
جلوگیری از عود زخم پای دیابتی
یک پای دیابتی سالم با یک استراتژی درمانی مکرر به بهترین وجه حفظ می شود و از ایجاد هر گونه زخمی ری آن پیشگیری می شود. پیشگیری از عود زخم چالش پزشکان و درمانگران است. تحقیقات نشان میدهد بیشترین میزان بروز مجدد زخم در محل زخم قبلی است، و زخم تازه بهبود یافته با پوست ضعیف و آسیبپذیر پوشیده شده است.
پس از بهبود زخم، بیمار و مراقبان او باید اقدامات پیشگیرانه ای را در برنامه ی مراقبتی برای کاهش عود مجدد زخم انجام دهند. اکثر افراد مبتلا به دیابت، مراقبتهای توصیهشده برای پا، از جمله معاینات منظم پا، را دریافت نمیکنند. در میان عوارض دیابت، آموزش به بیمار تأثیر مفیدی بر کاهش قطع پای دیابتی دارد. آموزش به بیمار و همراهان او در هر مرحله از درمان زخم دیابتی الویت دارد.

