قطع پا و انگشت دیابتی یکی از درآورترین مراحل در درمان دیابت افراد می باشد. در برخی مواقع به دلیل گسترش زخم ایجاد شده در اثر افزایش قند خون پزشک برخلاف میل باطنی مجبور به قطع عضو بیمار می شود. در این مقاله به بررسی عوارض قطع پای دیابتی و کمتر کردن این عوارض می پردازیم.
پیشنهاد می کنیم برای کسب اطلاعات بیشتر حتما از صفحه ی عکس زخم پای دیابتی دیدن فرمایید.
عوارض قطع پا و انگشت دیابتی
قطع پای دیابتی (آمپوتاسیون پای دیابتی) عبارت است از برداشتن قسمتی از پا به دلیل مشکلات جدی در عروق، اعصاب و بافتهای پوستی ناشی از دیابت.
این عمل جراحی در مواردی که زخمهای دیابتی پیشرونده و نامانع زخمزایی و ترمیم بافت هستند یا به علت عفونت و تهاجم باکتریها باشد، لازم میشود. علاوه بر اثر بخش برداشته شده، قطع پای دیابتی میتواند عوارضی را نیز به همراه داشته باشد که شامل موارد زیر میشود:
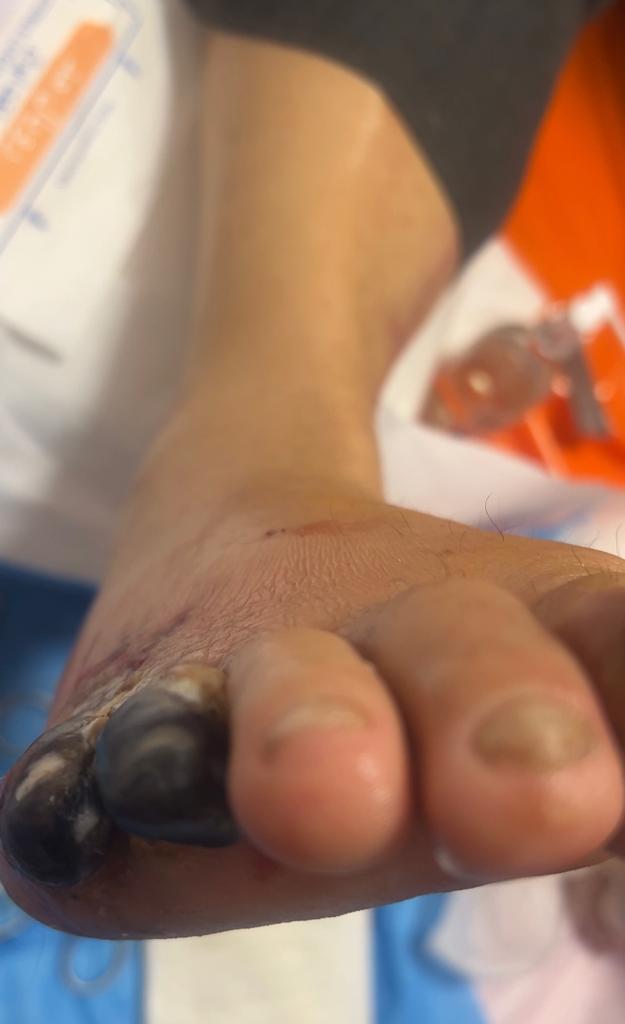
- عوارض جسمانی: قطع پای دیابتی میتواند منجر به مشکلات فیزیکی مانند کاهش توانایی حرکتی و تحمل فشار بر پاهای باقیمانده شود. این میتواند باعث محدودیت در حرکت، استقلالیت کاهش یافته، و کیفیت زندگی کاهش یابد.
- عوارض روانی و اجتماعی: قطع پای دیابتی میتواند تأثیرات روانی و اجتماعی جدی داشته باشد. افراد ممکن است با مشکلات روانی مانند افسردگی، اضطراب، احساس ناتوانی، از دست دادن اعتماد به نفس و ایزولاسیون روبرو شوند. همچنین، نیاز به استفاده از وسایل کمکی مانند عصا یا چرخهای تحرک، نیز ممکن است اجتماعیت را برای برخی افراد کاهش دهد.
- عوارض تنظیم قند خون: قطع پای دیابتی میتواند تأثیری در تنظیم قند خون داشته باشد. عمل جراحی و برداشت پای دیابتی ممکن است باعث تغییر در نیاز به انسولین داشته باشد .
پیشنهاد می کنیم از صفحه درمان زخم دیابت دیدن فرمایید.
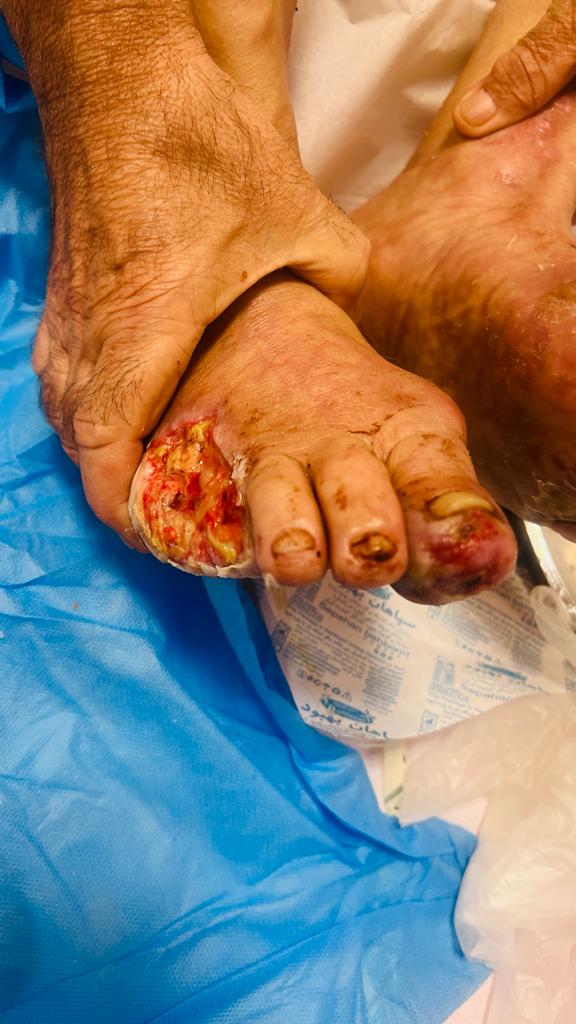
درچه مواقعی انگشت پا دیابتی را قطع میکنند ؟
عمل قطع انگشت پا در موارد شدید و جدی از بیماری دیابت انجام میشود، و معمولاً در مواردی که زخمها و عفونتهای دیابتی در انگشت پا پیشرونده و نامانع ترمیم بافت هستند، لازم میشود. در زیر مواردی را که ممکن است منجر به قطع انگشت پا در افراد دیابتی شوند ذکر میکنم:
- زخمهای عمیق و پیشرونده: زخمهای دیابتی که عمیق و پیشرونده هستند و علاج و ترمیم بافت مناسبی در آنها امکانپذیر نیست، ممکن است نیاز به قطع انگشت پا داشته باشند.
- عفونتهای مزمن و عمیق: عفونتهای پیشرونده و مزمن در انگشت پا که باعث تهاجم باکتریها به بافتهای عمیق شده و مقاوم به درمان شوند، ممکن است منجر به نیاز قطع انگشت پا شوند.
- نکروز بافت: در برخی موارد شدید، عروق و اعصاب در انگشت پا به طور کامل آسیب میبینند و بافتهای انگشت پا نکروز میکنند. در این شرایط، قطع انگشت پا ممکن است ضروری باشد تا پیشرفت عفونت و مشکلات جدیتر جلوگیری شود
جراحی قطع پای دیابتی چه مدت طول می کشد ؟
مدت زمان جراحی برای قطع پای دیابتی بستگی به موارد مختلفی دارد، از جمله میزان آسیب و عوارض ناشی از بیماری دیابت، مراحل عفونت، اندازه و محل قطع پا و نیز روش جراحی استفاده شده بستگی دارد.
- میزان آسیب و وضعیت عمومی بیمار: اگر آسیب به پای بیمار شدیدتر باشد و وضعیت عمومی بیمار نیازمند مراقبت ویژه باشد، مدت زمان جراحی ممکن است بیشتر باشد.
- اندازه و محل قطع پا: جراحی قطع پای دیابتی میتواند شامل قطعه پای کوچکتر مثل انگشت پا یا بخش بزرگتری از پا باشد. معمولاً جراحیهای بزرگتر نیاز به زمان بیشتری دارند.
- روش جراحی: استفاده از روشهای مختلف جراحی میتواند زمان متفاوتی را مستلزم کند. ممکن است جراحی ترمیم باز یا بسته، پیوند عروقی، پیوند بافتی و غیره صورت گیرد.
- عوارض و مشکلات جراحی: در صورت بروز عوارض جراحی مانند عفونت، مشکلات خونرسانی یا تأخیر در بهبودی، مدت زمان جراحی ممکن است افزایش یابد.
در بیشتر موارد، جراحی قطع پای دیابتی ممکن است چندین ساعت طول بکشد، اما این مدت ممکن است متغیر باشد.
پس از جراحی، مدت زمان بهبودی و بازگشت به وضعیت عادی نیز ممکن است متفاوت باشد. پزشک معالج شما میتواند شما را درباره مدت زمان توصیهشده برای استراحت، مراقبت پس از جراحی، فیزیوتراپی و استفاده از ادوات پزشکی نظیر پانسمان راهنمایی کند.
مهمترین نکته پس از جراحی قطع پای دیابتی، نیاز به مراقبت و مدیریت مناسب بیماری دیابت است. این شامل کنترل قند خون، مراقبت از زخمهای دیگر، پیروی از رژیم غذایی مناسب و دریافت مراقبتهای پس از جراحی است. همچنین، پیگیری دقیق و منظم با پزشک معالج و تیم درمانی شما اهمیت دارد.
وقتی عمل قطع عضو پای دیابتی انجام می شود چه اتفاقی می افتد؟
پزشکان متخصص قسمت آسیب دیده پای دیابتی را برمی دارند و سپس با استخوان و بافت نرم باقیمانده کار می کنند تا بافت پا را شکل دهند. تیم جراحی ممکن است برای کمک به بافت نرم پای دیابتی به گذاشتن یک پروتز راضی شود، یا استخوان را برای انسجام استخوانی بعدی (OI) در محل باقی بگذارد.
در بعضی موارد با توجه به وضعیت بیمار پزشکان متخصص ترجیح می دهند عمل قطع عضو پای دیابتی را تحت بیهوشی عمومی (در جایی که بیهوش هستید) یا با استفاده از بی حسی اپیدورال یا بی حسی نخاعی (هر دو نیمه پایینی بدن را بی حس می کند) انجام دهند. انتخاب داروی بیهوشی میتواند بستگی به قسمتی از بدن شما داشته باشد که قطع می شود.

هنگامی که قسمتی از اندام قطع شد، می توان از تکنیک های اضافی برای کمک به بهبود عملکرد قسمت باقی مانده اندام و کاهش خطر عوارض عمل ، استفاده کرد.
این تکنیک ها می تواند شامل کوتاه کردن و صاف کردن استخوان در بخش باقیمانده اندام باشد تا با مقدار کافی بافت نرم و ماهیچه پوشانده شود. سپس جراح ، عضله را به استخوانها بخیه میزند تا به تقویت بخش باقیمانده کمک کند (تکنیکی به نام میوزیس).
پس از عمل قطع عضو پای دیابتی ، زخم شما با بخیه یا منگنه های جراحی بسته می شود. با بانداژ پوشانده می شود و ممکن است یک لوله زیر پوست شما قرار داده شود تا مایع اضافی تخلیه شود. بانداژ معمولاً باید چند روز در جای خود بماند تا خطر عفونت کاهش یابد.
ارزیابی های پزشک متخصص قبل از عمل قطع عضو پای دیابتی
ارزیابی هایی قبل از عمل قطع عضو دیابتی بر روی بیمار دیابتی انجام می شود که البته در موارد اورژانسی که جان بیمار در خطر باشد دیگر روند ارزیابی ممکن طی نشود . در این ارزیابی مناسب ترین نوع قطع عضو و هر عاملی که ممکن است بر توانبخشی شما تاثیر بگذارد، به طور کامل مورد ارزیابی قرار می گیرد.
این ارزیابی احتمالاً شامل یک معاینه پزشکی کامل برای بررسی وضعیت فیزیکی شما، مانند وضعیت تغذیه، عملکرد روده و مثانه، سیستم قلبی عروقی (قلب، خون و رگهای خونی) و سیستم تنفسی (ریهها و راههای هوایی) می باشد.
پزشک همچنین وضعیت و عملکرد اندام سالم شما را بررسی خواهد کرد. برداشتن یک اندام می تواند فشار اضافی بر اندام باقی مانده وارد کند، بنابراین مراقبت از اندام سالم بسیار مهم است.همچنین ممکن است شامل یک ارزیابی روانشناختی برای تعیین اینکه چقدر با تاثیرات روانی و عاطفی عمل قطع عضو پای دیابتی کنار می آیید و اینکه آیا به حمایت بیشتری نیاز دارید یا خیر، باشد.ممکن است یک ارزیابی از محیط خانه، محل کار و اجتماعی شما وجود داشته باشد تا بررسی شود که آیا تغییراتی برای کمک به شما برای مقابله با آن نیاز است یا نیازی به این تغییرات نیست .

شما همچنین به یک فیزیوتراپیست معرفی خواهید شد که در مراقبت های بعد از عمل شما مشارکت خواهد داشت و کمک فراوانی به بهبود قسمت های اسیب دیده می کند . یک متخصص پروتز (متخصص اندام مصنوعی) در مورد نوع و عملکرد اندام مصنوعی یا سایر وسایل موجود به شما مشاوره می دهد.
اگر در حال انجام برنامه ریزی برای عمل قطع عضو پای دیابتی هستید، ممکن است صحبت با فردی که نوع مشابهی از عمل قطع عضو را داشته است برایتان آرامش بخش باشد. تیم تخصصی کلینیک نیلسار می تواند در این زمینه بسیار به شما کمک کننده باشد .
توصیه هایی برای بعد از عمل جراحی قطع پای دیابتی
بعد از عمل جراحی قطع پای دیابتی، نیاز است که دستورات و توصیههای پزشک را دقیقاً رعایت کنید تا بهبودی بهتر و سریعتری داشته باشید. در زیر، توصیههای عمومی پس از عمل جراحی قطع پای دیابتی را ذکر میکنم:
- مراقبت از جراحی و بستری:
- رعایت تمام دستورات و توصیههای پزشک معالج شما، از جمله تعویض بانداژ و درمان دارویی.
- مراقبت دقیق از بخش جراحی، شامل شستشو و تغییر بانداژ با توجه به دستور پزشک.
- رعایت توصیههایی در مورد بستری و استفاده از وسایل حمایتی، مانند کفش و پروتز پای مصنوعی.
- مدیریت درد:
- استفاده از داروهای تجویز شده توسط پزشک برای کنترل درد.
- پرسیدن از پزشک در مورد روشهای غیر دارویی مثل استفاده از یخ بسته شده برای کاهش درد و التهاب.
- توجه به تغذیه:
- رعایت رژیم غذایی سالم و تعیین شده توسط پزشک و متخصص تغذیه.
- مصرف مواد غذایی غنی از پروتئین و ویتامین C برای بهبود رشد بافت و ترمیم زخمها.
- حفظ بهداشت شخصی:
- مراقبت دقیق از حداکثر سطح بهداشت شخصی شامل شستشو و تمیز کردن منطقه جراحی.
- رعایت دستورات پزشک معالج در مورد تغییر بانداژ و مراقبت از زخم.
- فعالیت بدنی و تمرین:
- انجام تمرینات فیزیوتراپی و حرکتهایی که پزشک شما توصیه میکند.
- کنترل قند خون:
- رعایت دقیق برنامه مصرف داروهای قندخون و انجام آزمایشات پیگیری شده توسط پزشک معالج.
- مراقبت از تغذیه سالم و مدیریت مناسب رژیم غذایی برای کنترل قند خون.
- جلوگیری از عفونت:
- رعایت بهداشت دست و استفاده از ضدعفونیکنندهها به منظور جلوگیری از عفونت در منطقه جراحی.
- رعایت تمام دستورات پزشک در مورد تعویض بانداژ و مراقبت از زخم.
- پیگیری پس از جراحی:
- مراجعه منظم به پزشک معالج برای بررسی و پیگیری از پیشرفت شما پس از عمل جراحی.
- مطالعه و پیروی از هر گونه توصیه یا دستور پس از عمل جراحی ارائه شده توسط پزشک.
- پشتیبانی روانی:
- در صورت نیاز، از خدمات پشتیبانی روانی مانند مشاوره کمک بگیرید .
توصیه مهمی که باید در نظر داشته باشید، مراجعه به پزشک خود است. او با توجه به شرایط خاص شما و جزئیات عمل جراحی، توصیههای خاص و شخصی را برای شما خواهد داشت. همچنین، در صورتی که هرگونه نگرانی یا علامت ناعادلانه داشتید، باید به پزشک خود اطلاع دهید.


