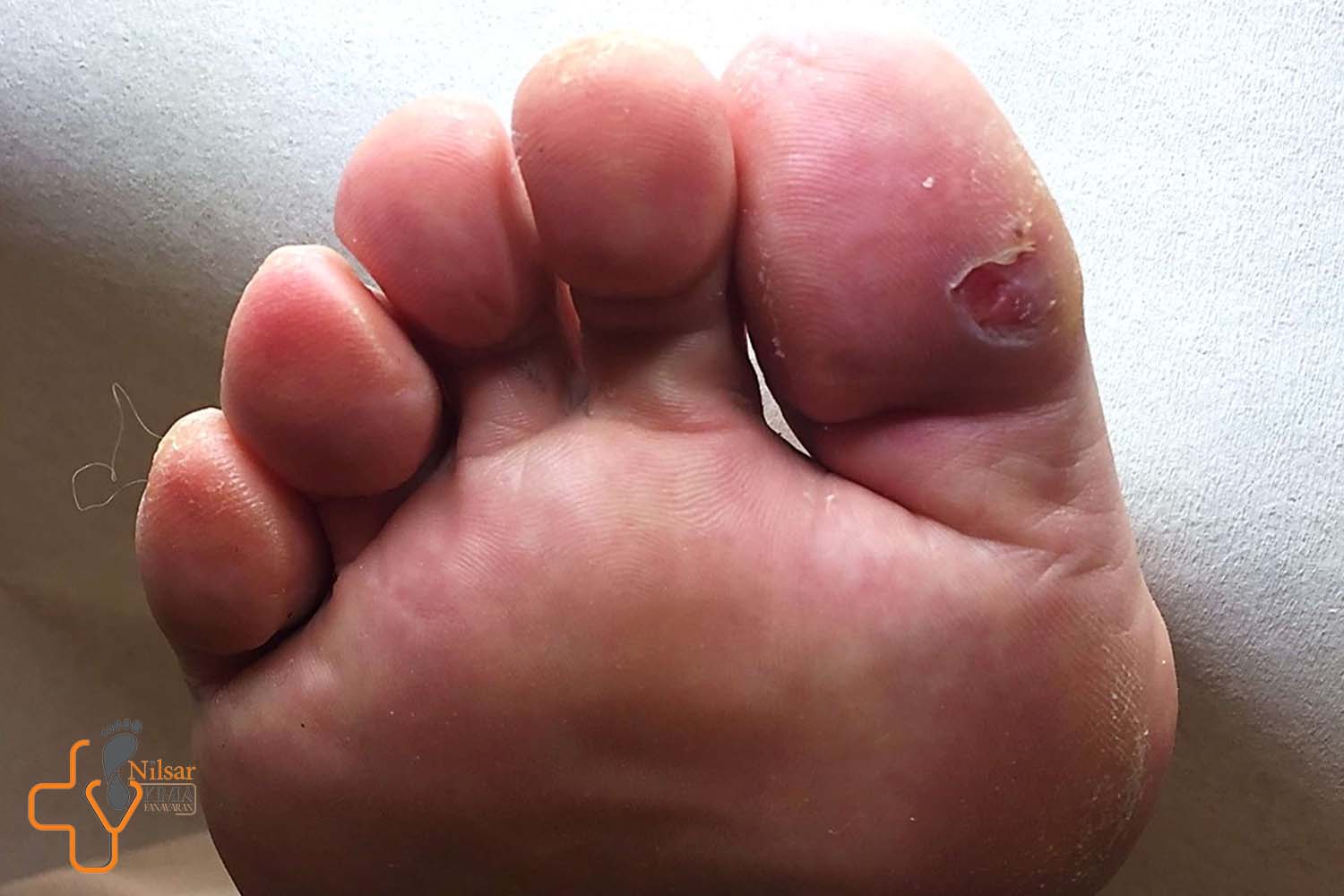
کاهش درد زخم دیابت حتما باید جدی گرفته شود زیرا این مورد می تواند کیفیت زندگی افراد تحت تاثیر قرار دهد. زخمهای دیابتی یکی از عوارض رایج و خطرناک بیماری دیابت هستند که بهویژه در ناحیه اندام تحتانی (معمولاً پا) رخ میدهند. این زخمها نهتنها تهدیدی جدی برای سلامت عمومی فرد به شمار میآیند، بلکه اغلب با درد شدید، مزمن و ناتوانکننده همراه هستند. درد زخم دیابتی ممکن است باعث کاهش کیفیت زندگی بیمار، کاهش تحرک، اختلال خواب و حتی افسردگی شود.
برای درمان زخم دیابت حتما از صفحه درمان زخم پای دیابتی دیدن فرمایید.
درد ناشی از زخم دیابتی میتواند چندمنظوره باشد: درد حاد در اثر آسیب بافتی، درد مزمن ناشی از نوروپاتی، و درد ناشی از عفونت یا التهاب. کنترل این دردها نیازمند برنامهای جامع و چندوجهی است که شامل مداخلات پزشکی، پرستاری، تغذیهای، روانی و تکنولوژیک باشد.
چرا زخم دیابتی دردناک است؟ مروری بر فیزیولوژی درد
برای درک بهتر راههای کاهش درد، ابتدا باید ساختار و مکانیسم ایجاد آن را بشناسیم. درد زخم دیابتی میتواند به دلایل زیر ایجاد شود:
نقش نوسیسپتورها در آغاز سیگنال درد
درد زخم دیابتی عمدتاً با فعالسازی گیرندههای درد یا نوسیسپتورها (nociceptors) آغاز میشود. این گیرندهها در انتهای اعصاب حسی پوست و بافتهای عمقی قرار دارند و به محرکهای آسیبزا مانند گرما، فشار، التهاب یا آسیب شیمیایی پاسخ میدهند. در زخم دیابتی، تخریب پوست، وجود ترشحات التهابی، و کاهش اکسیژنرسانی بافتی، باعث تحریک بیشازحد این نوسیسپتورها میشود. تحریک این گیرندهها، سیگنالهای الکتروشیمیایی را از طریق فیبرهای عصبی نوع Aδ و C به نخاع و سپس مغز منتقل میکند که توسط مغز بهعنوان احساس درد تفسیر میشود.
اثر التهاب و سایتوکاینها در تشدید درد
پس از ایجاد زخم، بدن برای مبارزه با آسیب وارد مرحلهای به نام التهاب میشود. در این فاز، سلولهای ایمنی مانند ماکروفاژها و نوتروفیلها به محل زخم جذب شده و ترکیبات شیمیایی خاصی مانند پروستاگلاندینها، هیستامین، برادیکینین، و اینترلوکینها ترشح میکنند. این مولکولها بهطور مستقیم نوسیسپتورها را تحریک کرده یا آستانه تحریک آنها را پایین میآورند. نتیجه این فرآیند، ایجاد درد شدید، حساسیت به لمس، و سوزش در اطراف زخم است. التهاب مزمن، که در بیماران دیابتی بهعلت اختلال در پاسخ ایمنی شایع است، باعث پایدار ماندن این وضعیت دردناک میشود.
نوروپاتی دیابتی و درد عصبی
در دیابت مزمن، یکی از شایعترین عوارض، نوروپاتی محیطی است که ناشی از آسیب به فیبرهای عصبی بهعلت قند خون بالا، استرس اکسیداتیو، و اختلالات عروقی است. این آسیب میتواند باعث درد نوروپاتیک شود که با علائمی چون سوزش، تیر کشیدن، برقگرفتگی، بیحسی همراه با درد، یا درد خودبهخودی بدون تحریک محیطی همراه است. جالب است که در بسیاری از بیماران، این نوع درد حتی بدون وجود زخم هم حس میشود؛ اما زمانی که زخم ایجاد میشود، در زمینه اعصاب آسیبدیده، شدت درد چندبرابر میشود. همچنین این اعصاب ممکن است بهطور نابجا سیگنال درد را حتی در پاسخ به تحریکهای بیضرر مانند لمس سبک ایجاد کنند (پدیده آلودینیا).
نقش ایسکمی و هیپوکسی در درد زخم دیابتی
در بیماران دیابتی، بهویژه آنهایی که دچار بیماریهای عروقی محیطی (PAD) هستند، کاهش خونرسانی موضعی (ایسکمی) در اندامهای تحتانی شایع است. کمبود اکسیژن و مواد مغذی در ناحیه زخم باعث آسیب سلولی بیشتر و افزایش درد میشود. بافتهایی که در اثر ایسکمی دچار هیپوکسی مزمن میشوند، سیگنالهای استرسی و درد را از طریق مسیرهای عصبی تقویتشده ارسال میکنند. علاوه بر آن، اسیدی شدن محیط زخم بهدلیل متابولیسم بیهوازی، محرک مستقیم نوسیسپتورهای اسیدی (acid-sensing ion channels) است که در شدت درد نقش دارند.
نقص در مکانیسمهای ضد درد داخلی بدن
بهطور طبیعی، بدن دارای سیستمهای تنظیمی برای کنترل درد است، از جمله سیستم افیونی اندوژن (شامل اندورفینها، انکفالینها و دینورفینها) که در مغز و نخاع فعال شده و شدت سیگنال درد را کاهش میدهند. در بیماران دیابتی، بهویژه آنهایی که دچار دیابت مزمن یا کنترلنشده هستند، اختلال در این سیستمهای ضد درد دیده میشود. مطالعات نشان دادهاند که استرس مزمن متابولیک، التهاب سیستمیک، و اختلالات عصبی در دیابت، میتوانند باعث کاهش تولید یا عملکرد این انتقالدهندههای ضد درد شوند. نتیجه این اختلال، کاهش آستانه تحمل درد و مزمن شدن آن در ناحیه زخم است.
نقش قند خون بالا در ایجاد و تشدید درد زخم
اثر مستقیم هایپرگلایسمی بر اعصاب محیطی (نوروپاتی دردناک)
قند خون بالا، که در اصطلاح پزشکی به آن هایپرگلایسمی گفته میشود، یکی از اصلیترین دلایل بروز درد در بیماران دیابتی است. قند اضافی در خون میتواند وارد سلولهای عصبی شود و از طریق مسیرهای متابولیکی ناهنجار مانند مسیر پلیال، باعث تولید محصولات سمی از جمله سوربیتول و فروکتوز گردد. این مواد باعث تجمع فشار اسمزی در سلولهای عصبی شده، عملکرد طبیعی آنها را مختل میکنند و در نهایت منجر به آسیب یا مرگ سلولهای عصبی میشوند. این آسیب عصبی به شکل نوروپاتی محیطی بروز مییابد که معمولاً با علائم درد مزمن، سوزش، گزگز، تیر کشیدن و حساسیت بیشازحد به لمس همراه است، حتی اگر زخم هنوز ایجاد نشده باشد. زمانی که زخم بهوجود میآید، این اعصاب آسیبدیده بیش از حد تحریکپذیر میشوند و درد شدیدتری را به مغز منتقل میکنند.
افزایش التهاب و پاسخهای ایمنی ناشی از قند بالا
هایپرگلایسمی مزمن نهتنها بر اعصاب تأثیر میگذارد، بلکه یک عامل قوی در تحریک پاسخهای التهابی در بدن است. قند بالا باعث فعال شدن مسیرهای مولکولی مانند NF-κB و تولید سیتوکینهای التهابی نظیر TNF-α، IL-1β و IL-6 میشود. این مواد در محل زخم تجمع یافته و موجب تحریک گیرندههای درد و افزایش حساسیت بافت به درد میشوند. همچنین، افزایش التهاب موضعی باعث جذب بیشتر سلولهای ایمنی و ترشح واسطههای شیمیایی مانند پروستاگلاندینها و برادیکینین میشود که نهتنها روند ترمیم را مختل میکنند، بلکه با کاهش آستانه تحریک گیرندههای درد، احساس درد را تشدید میکنند. بنابراین، التهاب ناشی از هایپرگلایسمی، نهتنها عامل مؤثری در تأخیر ترمیم زخم است، بلکه موجب افزایش شدت درد نیز میشود.
اختلال در خونرسانی و اکسیژنرسانی به بافتها
قند خون بالا میتواند بهطور تدریجی به رگهای خونی کوچک (مویرگها) آسیب برساند، فرایندی که به آن آسیب میکروواسکولار گفته میشود. این اختلال باعث کاهش جریان خون و کاهش اکسیژنرسانی به بافتهای محیطی، بهویژه در اندامهای تحتانی میگردد. هیپوکسی موضعی (کاهش اکسیژن) در اطراف زخم، محرک مستقیمی برای درد است زیرا سلولها در شرایط کماکسیژن دچار استرس شده و مواد دردزایی مانند اسید لاکتیک تولید میکنند. از سوی دیگر، عدم خونرسانی کافی، منجر به کاهش پاکسازی ترکیبات التهابی و تجمع مواد زائد در بافت میشود که خود محرک گیرندههای درد است. به این ترتیب، قند خون بالا با اختلال در خونرسانی، بهطور غیرمستقیم نیز در افزایش درد زخمهای دیابتی نقش دارد.
انواع درد در زخم دیابتی: نوروپاتیک، التهابی و میکروبی
زخم دیابتی معمولاً با چند نوع درد همراه است:
درد نوروپاتیک: درد نوروپاتیک رایجترین نوع درد در بیماران دیابتی است و نتیجهی آسیب مستقیم به اعصاب محیطی به دلیل افزایش مزمن قند خون، اختلال در جریان خون مویرگی، و استرس اکسیداتیو است. در این حالت، اعصاب حسگر که وظیفه انتقال اطلاعات حسی از اندامها به مغز را دارند، تخریب میشوند. این نوع درد معمولاً با علائمی مانند سوزش، تیرکشیدن، کرختی همراه با درد، حس برقگرفتگی یا دردهای خودبهخودی بدون تحریک خارجی همراه است. در زخمهای دیابتی، این اعصاب آسیبدیده ممکن است سیگنالهای درد را حتی به محرکهای بیخطر مانند لمس خفیف یا حرکت جریان هوا منتقل کنند، پدیدهای که به آن آلودینیا (Allodynia) گفته میشود. شدت درد نوروپاتیک ممکن است حتی در غیاب التهاب یا عفونت قابلتوجه نیز بسیار بالا باشد.
درد التهابی: در پاسخ به آسیب بافتی ناشی از زخم، بدن فرآیند التهاب حاد یا مزمن را فعال میکند. سلولهای ایمنی مانند ماکروفاژها و نوتروفیلها به محل زخم جذب شده و واسطههای شیمیایی نظیر پروستاگلاندینها، برادیکینین، هیستامین و اینترلوکینها را آزاد میکنند. این ترکیبات مستقیماً بر روی نوسیسپتورها (گیرندههای درد) اثر گذاشته و یا حساسیت آنها را به تحریک افزایش میدهند، پدیدهای که باعث هایپرآلژزیا (افزایش حساسیت به درد) میشود. درد التهابی معمولاً با گرمی، قرمزی، تورم و حساسیت موضعی همراه است و در اطراف زخم بیشتر احساس میشود. برخلاف درد نوروپاتیک که منشأ عصبی دارد، درد التهابی عمدتاً به علت فعالیت بیش از حد سیستم ایمنی بدن و پاسخ به آسیب یا تحریک مزمن به وجود میآید.
درد میکروبی یا عفونی: زمانی که زخم دیابتی دچار عفونت باکتریایی یا قارچی میشود، شدت درد معمولاً افزایش مییابد. این نوع درد ناشی از ترکیبی از آسیب مستقیم بافتی توسط میکروبها، آزاد شدن سموم باکتریایی (تکسینها)، و تشدید پاسخ ایمنی بدن است. علاوه بر درد شدید، علائم همراه ممکن است شامل ترشحات چرکی، بوی بد، تب، افزایش گرمای موضعی و تورم شدید باشد. باکتریهایی مانند Staphylococcus aureus و Pseudomonas aeruginosa معمولاً در زخمهای دیابتی مزمن دیده میشوند و میتوانند با نفوذ به عمق بافت، عفونت سیستمیک ایجاد کنند. این نوع درد معمولاً ضرباندار، پیشرونده و همراه با حساسیت شدید موضعی است و نیاز به درمان فوری با آنتیبیوتیکها، دبریدمان و گاهی بستری دارد.
برای درمان مؤثر، ابتدا باید نوع درد تشخیص داده شود تا دارو یا روش مناسب انتخاب گردد.
راهکارهای کنترل قند خون برای کاهش درد زخم
راههای مؤثر کنترل قند خون عبارتاند از:
کنترل دارویی منظم و پایبندی به درمان
اولین و مهمترین گام برای کنترل قند خون در بیماران دیابتی، استفاده منظم از داروهای تجویزی شامل داروهای خوراکی ضد دیابت (مثل متفورمین، گلیبنکلامید، سیتاگلیپتین) و انسولین است. اگر قند خون بیمار بهدرستی کنترل نشود، روند ترمیم زخم کند شده و التهاب و درد زخم مزمن میشود. بهویژه در بیماران با دیابت نوع ۱ یا دیابت نوع ۲ پیشرفته، تزریق انسولین بهطور منظم میتواند سطح قند خون را در محدوده طبیعی نگه دارد و در نتیجه، از آسیب بیشتر به اعصاب و بافتهای اطراف زخم جلوگیری کند. پایبندی دقیق به برنامه دارویی که توسط پزشک تعیین شده، پایهایترین اصل در کنترل درد زخم است.
پایش مداوم قند خون و تنظیم دوز دارو
پایش روزانه و مداوم قند خون از طریق دستگاههای گلوکومتر خانگی یا سنسورهای پیوسته (CGM) به بیماران کمک میکند تا وضعیت قند خون خود را بهتر درک کرده و در صورت نوسان، اقدامات اصلاحی انجام دهند. قند خون نوسانی (گاه بسیار بالا و گاه پایین) نهتنها روند ترمیم زخم را مختل میکند بلکه باعث تحریک اعصاب محیطی و بروز دردهای عصبی میشود. بیماران باید به نشانههایی مانند افزایش درد زخم یا بیقراری توجه کنند، چرا که ممکن است این علائم ناشی از قند خون کنترلنشده باشد. در این شرایط، پزشک ممکن است نیاز به تنظیم مجدد دوز انسولین یا داروها داشته باشد.
رژیم غذایی با شاخص گلیسمی پایین
تغذیه مناسب و رعایت رژیم غذایی با شاخص گلیسمی (GI) پایین نقش مهمی در تثبیت قند خون دارد. غذاهایی مانند سبزیجات برگسبز، جو دوسر، عدس، لوبیا، آجیل، و غلات کامل باعث افزایش آهسته و کنترلشده قند خون میشوند و از شوکهای گلوکز جلوگیری میکنند. در مقابل، پرهیز از مصرف قندهای ساده (شیرینیجات، نوشابه، برنج سفید، نان سفید) بسیار حیاتی است. رژیم غذایی مناسب، علاوه بر کنترل قند، باعث کاهش التهاب سیستمیک و کاهش سطح سیتوکینهای دردزای بدن میشود، در نتیجه احساس درد زخم را بهطور غیرمستقیم کاهش میدهد.
فعالیت بدنی منظم و متناسب با وضعیت زخم
ورزش و تحرک منظم از مهمترین عوامل در کنترل قند خون و افزایش حساسیت سلولها به انسولین است. بیماران دیابتی با زخم پا باید فعالیتهایی انتخاب کنند که به زخم فشار وارد نکند، مانند پیادهروی سبک با کفش طبی، دوچرخهسواری ثابت یا شنا. ورزش باعث بهبود گردش خون، کاهش قند خون، و ترشح اندورفینها (هورمونهای ضد درد طبیعی بدن) میشود. همچنین با کاهش استرس و بهبود متابولیسم عمومی بدن، ورزش میتواند بهصورت غیرمستقیم در کاهش شدت دردهای نوروپاتیک و التهابی ناشی از زخم مؤثر باشد.
مدیریت استرس و خواب کافی
استرس مزمن و کمخوابی دو عامل مهم در نوسانات قند خون هستند. هورمونهایی مانند کورتیزول، که در شرایط استرس ترشح میشوند، میتوانند مقاومت به انسولین را افزایش داده و باعث افزایش قند خون شوند. از طرف دیگر، خواب ناکافی با افزایش گرلین و کاهش لپتین، باعث افزایش اشتها به غذاهای پرقند میشود که کنترل قند را دشوارتر میکند. تکنیکهای آرامسازی مانند مدیتیشن، یوگا، تنفس عمیق، موسیقیدرمانی و حتی مشاوره روانشناسی، میتوانند استرس بیمار را کاهش داده و کمک کنند قند خون در محدوده طبیعی حفظ شود، که در نهایت منجر به کاهش درد زخم خواهد شد.
هیدراته ماندن بدن و اجتناب از مصرف الکل و سیگار
آب کافی برای متابولیسم گلوکز، عملکرد کلیهها و دفع مواد سمی ضروری است. کمآبی بدن (دهیدراسیون) میتواند باعث افزایش قند خون و تشدید درد زخم شود. مصرف روزانه آب کافی (حدود ۶ تا ۸ لیوان) بدون نوشیدنیهای شیرین توصیه میشود. همچنین، مصرف سیگار و الکل تأثیر منفی شدید بر کنترل قند خون، کاهش خونرسانی به اندامها، و تحریک بیشتر اعصاب درد دارد. پرهیز از این عوامل میتواند تأثیر بسیار مهمی در پیشگیری از پیشرفت زخم و کاهش شدت درد داشته باشد.
کنترل مناسب قند خون به کاهش درد و التهاب و تسریع روند ترمیم زخم کمک میکند.
روشهای پانسمان پیشرفته و تأثیر آنها در کاهش درد
پانسمان مناسب میتواند درد زخم را بهشدت کاهش دهد. پانسمانهای مدرن مانند:
انسمانهای مرطوبساز (Moisture-Retentive Dressings) و کاهش تحریک اعصاب
یکی از اصول مهم در درمان زخم دیابتی و کاهش درد ناشی از آن، حفظ رطوبت مناسب در بستر زخم است. پانسمانهای مرطوبساز مانند هیدروژلها، هیدروکلوئیدها و فومهای سیلیکونی با ایجاد محیطی مرطوب، مانع از خشکی زخم و چسبندگی پانسمان به بافت میشوند. خشکی و چسبندگی پانسمان میتواند گیرندههای درد را تحریک کرده و در زمان تعویض پانسمان باعث درد شدید شود. این پانسمانها همچنین با کاهش اصطکاک مکانیکی و جلوگیری از تماس مستقیم پانسمان با عصبهای سطحی، موجب کاهش تحریک گیرندههای درد و کاهش درد زمینهای زخم میگردند.
پانسمانهای حاوی مواد بیحسکننده و ضد التهاب
برخی از پانسمانهای مدرن به مواد دارویی آغشته میشوند که خاصیت ضد درد یا ضد التهاب دارند. بهعنوان مثال، پانسمانهایی که با لیدوکائین، بیزوکائین یا کاپسایسین آغشته شدهاند، میتوانند با بیحس کردن ناحیه زخم، احساس درد را کاهش دهند. همچنین، پانسمانهای حاوی عسل طبی، نقره نانوذرهای یا آلژیناتهای کلسیم نهتنها خاصیت ضد باکتریایی و ضد التهابی دارند، بلکه باعث کاهش بار میکروبی زخم، کاهش التهاب موضعی و در نتیجه کاهش شدت درد میشوند. استفاده از این پانسمانها بهویژه در زخمهای عفونی یا ملتهب توصیه میشود.
پانسمانهای فومی با لایه سیلیکونی و تأخیر در تعویضهای دردناک
پانسمانهای فومی سیلیکونی از جمله پرکاربردترین انواع پانسمان در زخمهای دیابتی دردناک هستند. این پانسمانها دارای لایهای نرم و چسبناک از جنس سیلیکون هستند که به پوست اطراف زخم بهخوبی میچسبند ولی هنگام جدا شدن، به زخم آسیبی نمیزنند. این ویژگی باعث میشود که تعویض پانسمان بدون درد و بدون آسیب مجدد به بافت در حال ترمیم انجام شود. علاوه بر این، قدرت جذب بالای این پانسمانها در کنترل ترشحات زخم نقش دارد و با کاهش خیسی محیط، احساس سوزش و خارش ناشی از ترشحات مزمن را نیز کاهش میدهند.
پانسمانهای هوشمند و کنترل رهایش دارو
پانسمانهای نسل جدید که تحت عنوان پانسمانهای هوشمند یا الکترواکتیو شناخته میشوند، توانایی رهایش کنترلشده داروهای ضد درد، آنتیبیوتیک یا فاکتورهای رشد را دارند. این پانسمانها به تحریکات محیطی مانند pH، دما یا آنزیمهای التهابی پاسخ میدهند و دارو را در زمان مناسب آزاد میکنند. این فناوری باعث میشود که دارو در لحظههای بحرانی درد (مثلاً هنگام افزایش التهاب یا عفونت) وارد بافت شده و اثر تسکینی فوری و موضعی داشته باشد. علاوه بر کاهش نیاز به مصرف داروهای سیستمیک، این پانسمانها موجب افزایش کیفیت زندگی و کاهش سطح کلی درد بیمار میشوند و بهخصوص در زخمهای مزمن و مقاوم بسیار مفید هستند.
این پانسمانها با حفظ رطوبت، کنترل ترشحات و کاهش اصطکاک، باعث تسکین درد و جلوگیری از عفونت میشوند.
داروهای ضد درد موضعی و سیستمیک در درمان زخم دیابتی
داروهای رایج برای کنترل درد زخم دیابتی عبارتاند از:
1. داروهای ضد درد موضعی: تمرکز بر تسکین در محل زخم
داروهای موضعی یکی از مهمترین گزینهها در کاهش درد زخم دیابتی هستند، بهویژه زمانی که درد بهصورت موضعی و سطحی حس میشود. این داروها مستقیماً بر محل زخم یا اطراف آن اعمال میشوند و شامل موادی مانند لیدوکائین، بیزوکائین، پراموکسین و کاپسایسین هستند. لیدوکائین بهصورت ژل، کرم یا اسپری استفاده شده و با بلوک کانالهای سدیمی در عصبهای محیطی، از انتقال پیامهای درد به سیستم عصبی مرکزی جلوگیری میکند. کاپسایسین (مشتق فلفل قرمز) نیز با تخلیه ماده P در انتهای عصب، باعث بیحسی تدریجی و کاهش درد مزمن میشود. این داروها معمولاً در زخمهای سطحی، بدون عفونت فعال، مؤثرتر هستند.
2. مزایا و محدودیتهای داروهای موضعی در دیابت
یکی از مزیتهای بزرگ داروهای موضعی این است که با کاهش درد در محل زخم، از عوارض سیستمیک مانند تهوع، یبوست یا خوابآلودگی که در داروهای خوراکی دیده میشود، جلوگیری میکنند. همچنین میتوان آنها را مستقیماً در محل پانسمان یا زیر پانسمانهای خاص به کار برد. با این حال، این داروها در زخمهای عمقی یا زخمهای عفونی چندان مؤثر نیستند و ممکن است اثربخشی کوتاهمدت داشته باشند. در مواردی نیز ممکن است پوست بیمار دچار تحریک یا آلرژی شود، بنابراین قبل از استفاده گسترده، تست پوستی توصیه میشود. همچنین استفاده مداوم از کرمهای بیحسکننده موضعی ممکن است در بلندمدت باعث کاهش حساسیت عصبها شود.
3. داروهای ضد درد سیستمیک: تسکین درد گسترده و عمقی
در زخمهای دیابتی مزمن که درد عمقیتر است، بهویژه در موارد نوروپاتی دیابتی، نیاز به داروهای سیستمیک بیشتر میشود. داروهایی مانند پاراستامول (استامینوفن)، داروهای ضد التهابی غیراستروئیدی (NSAIDs) مانند ایبوپروفن یا ناپروکسن، و در موارد شدید، اپیوئیدهایی مثل ترامادول یا مورفین مورد استفاده قرار میگیرند. این داروها از طریق جریان خون به سیستم عصبی مرکزی میرسند و مسیرهای درک درد را مهار میکنند. در بیماران دیابتی، بهویژه در افراد مسن، باید مراقب عوارض گوارشی، کلیوی و وابستگی دارویی بود و مصرف اپیوئیدها باید با احتیاط فراوان و تحت نظر پزشک انجام شود.
4. داروهای ویژه درد نوروپاتیک در دیابت
یکی از مهمترین انواع درد در زخمهای دیابتی، درد نوروپاتیک است که ناشی از آسیب اعصاب محیطی است. این درد به داروهای معمولی پاسخ نمیدهد و نیاز به داروهای خاص دارد. داروهایی مانند پرگابالین، گاباپنتین، دولوکستین و آمیتریپتیلین در درمان این نوع درد بسیار مؤثر هستند. گاباپنتین و پرگابالین با مهار کانالهای کلسیمی در نورونها باعث کاهش تحریکپذیری عصبی میشوند. دولوکستین، یک مهارکننده بازجذب سروتونین و نوراپینفرین (SNRI)، بهویژه برای درد نوروپاتیک و همراه با افسردگی یا اضطراب مفید است. این داروها باید بهتدریج تجویز و تنظیم شوند و نیاز به پایش دقیق عوارض جانبی دارند.
5. رویکرد ترکیبی داروهای موضعی و سیستمیک در کاهش درد زخم
در بسیاری از موارد، رویکرد ترکیبی استفاده از داروهای موضعی و سیستمیک نتایج بهتری در کاهش درد زخم دیابتی به همراه دارد. بهطور مثال، میتوان از پانسمانهای حاوی لیدوکائین بههمراه مصرف خوراکی داروهای ضد درد یا گاباپنتین استفاده کرد تا هم درد موضعی و هم درد عمقی کنترل شود. همچنین استفاده از تکنولوژیهایی مثل پمپهای تزریق موضعی دارو (Pain Pump) یا سیستمهای کنترلشده رهایش دارو در پانسمانهای هوشمند، در آینده نزدیک تحولی بزرگ در مدیریت درد زخمهای دیابتی ایجاد خواهد کرد. نکته مهم این است که انتخاب نوع دارو و روش مصرف باید با توجه به نوع درد، شدت زخم، وضعیت کلی بیمار و نظر پزشک متخصص انجام گیرد.
همیشه باید تعادل بین اثربخشی و عوارض جانبی رعایت شود.
استفاده از تکنولوژیهای نوین برای مدیریت درد زخم
چندین روش پیشرفته برای کاهش درد زخم دیابتی وجود دارد:
۱. پانسمانهای هوشمند با رهایش هدفمند داروهای ضد درد
یکی از پیشرفتهترین فناوریها در کنترل درد زخم دیابتی، استفاده از پانسمانهای هوشمند یا دارورسان پیشرفته است. این پانسمانها توانایی تشخیص تغییرات محیط زخم مانند دما، pH، و میزان التهاب را دارند و بر اساس این تغییرات، داروی بیحسکننده یا ضد التهاب (مثل لیدوکائین یا داروهای ضد باکتریایی) را بهصورت کنترلشده و هدفمند آزاد میکنند. به این ترتیب، بیمار تنها در زمانهایی که التهاب یا تحریک عصبی افزایش مییابد، دارو دریافت میکند و از عوارض مصرف مداوم داروهای سیستمیک جلوگیری میشود. برخی از این پانسمانها با کمک فناوری نانو امکان رساندن دارو به لایههای عمقیتر پوست را نیز دارند.
۲. استفاده از تحریک الکتریکی (Electrical Stimulation Therapy)
تحریک الکتریکی یکی از روشهای تأییدشده برای کنترل درد و تسریع ترمیم زخم است. در این روش، با استفاده از جریانهای الکتریکی بسیار ضعیف و ایمن، اعصاب درد دچار تضعیف میشوند و انتقال پیام درد کاهش مییابد. علاوه بر آن، تحریک الکتریکی باعث افزایش جریان خون در ناحیه زخم، فعالسازی فیبروبلاستها، و تسریع روند ترمیم میشود. دستگاههایی مانند TENS (Transcutaneous Electrical Nerve Stimulation) بهصورت خانگی یا بالینی قابل استفاده هستند و با تنظیم شدت و فرکانس جریان، میتوانند بهطور مؤثری دردهای مزمن زخم را کاهش دهند.
۳. نوردرمانی با لیزر کمتوان (LLLT) و LED Therapy
نوردرمانی با لیزر کمتوان (Low-Level Laser Therapy) یا لیزر سرد، یکی از روشهای غیرتهاجمی و مؤثر برای کاهش درد و التهاب در زخمهای دیابتی است. این تکنولوژی از نور با طولموج مشخص برای تحریک سلولها و افزایش تولید ATP در میتوکندری استفاده میکند، که منجر به بهبود متابولیسم سلولی، کاهش التهاب و کاهش تحریک گیرندههای درد میشود. همچنین، LED Therapy (نوردرمانی با دیود نوری) بهعنوان جایگزینی ایمنتر و ارزانتر، در کاهش درد زخمهای سطحی و نیمهعمقی کاربرد دارد. این روشها بهویژه در مراکز توانبخشی دیابت و کلینیکهای ترمیم زخم مورد استفاده قرار میگیرند.
۴. تکنولوژی پوشیدنیها (Wearables) برای پایش درد و زخم
پوشیدنیهای پزشکی مانند سنسورهای پوستی، جورابهای هوشمند یا بانداژهای دیجیتال به بیماران کمک میکنند تا بهصورت مداوم وضعیت زخم خود را از نظر دما، رطوبت، التهاب و حتی سطح درد پایش کنند. این اطلاعات بهصورت بلادرنگ به پزشک یا اپلیکیشن تلفن همراه منتقل میشود و در صورت بروز تغییرات مشکوک (مانند افزایش ناگهانی دما که میتواند نشانه عفونت یا التهاب باشد)، هشدار ارسال میگردد. برخی از این پوشیدنیها با قابلیت ثبت الگوهای درد و پاسخ به درمان، به تیم درمانگر کمک میکنند تا درمان دارویی یا فیزیوتراپی را بهصورت هوشمندانهتر تنظیم کنند.
۵. واقعیت مجازی (VR) و واقعیت افزوده (AR) در کاهش درد ذهنی
واقعیت مجازی و افزوده، بهویژه در زمینهی کنترل درد روانی و احساسی بیماران مزمن نقش مهمی پیدا کردهاند. بیماران دیابتی که از زخمهای مزمن و درد طولانیمدت رنج میبرند، معمولاً دچار اضطراب، افسردگی یا اختلال خواب میشوند که این وضعیت خود درد را تشدید میکند. برنامههای واقعیت مجازی با ایجاد محیطهای آرامبخش و سرگرمکننده، توجه بیمار را از درد منحرف کرده و سطح اضطراب را کاهش میدهند. این تکنولوژی بهویژه هنگام تعویض پانسمان یا انجام درمانهای دردناک، میتواند نقش بیدردسازی مکمل داشته باشد.
این روشها با کاهش التهاب، تحریک ترمیم بافتی و مهار سیگنالهای درد عمل میکنند.
درمانهای غیر دارویی برای کنترل درد
۱. پانسمانهای هوشمند با رهایش هدفمند داروهای ضد درد
یکی از پیشرفتهترین فناوریها در کنترل درد زخم دیابتی، استفاده از پانسمانهای هوشمند یا دارورسان پیشرفته است. این پانسمانها توانایی تشخیص تغییرات محیط زخم مانند دما، pH، و میزان التهاب را دارند و بر اساس این تغییرات، داروی بیحسکننده یا ضد التهاب (مثل لیدوکائین یا داروهای ضد باکتریایی) را بهصورت کنترلشده و هدفمند آزاد میکنند. به این ترتیب، بیمار تنها در زمانهایی که التهاب یا تحریک عصبی افزایش مییابد، دارو دریافت میکند و از عوارض مصرف مداوم داروهای سیستمیک جلوگیری میشود. برخی از این پانسمانها با کمک فناوری نانو امکان رساندن دارو به لایههای عمقیتر پوست را نیز دارند.
۲. استفاده از تحریک الکتریکی (Electrical Stimulation Therapy)
تحریک الکتریکی یکی از روشهای تأییدشده برای کنترل درد و تسریع ترمیم زخم است. در این روش، با استفاده از جریانهای الکتریکی بسیار ضعیف و ایمن، اعصاب درد دچار تضعیف میشوند و انتقال پیام درد کاهش مییابد. علاوه بر آن، تحریک الکتریکی باعث افزایش جریان خون در ناحیه زخم، فعالسازی فیبروبلاستها، و تسریع روند ترمیم میشود. دستگاههایی مانند TENS (Transcutaneous Electrical Nerve Stimulation) بهصورت خانگی یا بالینی قابل استفاده هستند و با تنظیم شدت و فرکانس جریان، میتوانند بهطور مؤثری دردهای مزمن زخم را کاهش دهند.
۳. نوردرمانی با لیزر کمتوان (LLLT) و LED Therapy
نوردرمانی با لیزر کمتوان (Low-Level Laser Therapy) یا لیزر سرد، یکی از روشهای غیرتهاجمی و مؤثر برای کاهش درد و التهاب در زخمهای دیابتی است. این تکنولوژی از نور با طولموج مشخص برای تحریک سلولها و افزایش تولید ATP در میتوکندری استفاده میکند، که منجر به بهبود متابولیسم سلولی، کاهش التهاب و کاهش تحریک گیرندههای درد میشود. همچنین، LED Therapy (نوردرمانی با دیود نوری) بهعنوان جایگزینی ایمنتر و ارزانتر، در کاهش درد زخمهای سطحی و نیمهعمقی کاربرد دارد. این روشها بهویژه در مراکز توانبخشی دیابت و کلینیکهای ترمیم زخم مورد استفاده قرار میگیرند.
۴. تکنولوژی پوشیدنیها (Wearables) برای پایش درد و زخم
پوشیدنیهای پزشکی مانند سنسورهای پوستی، جورابهای هوشمند یا بانداژهای دیجیتال به بیماران کمک میکنند تا بهصورت مداوم وضعیت زخم خود را از نظر دما، رطوبت، التهاب و حتی سطح درد پایش کنند. این اطلاعات بهصورت بلادرنگ به پزشک یا اپلیکیشن تلفن همراه منتقل میشود و در صورت بروز تغییرات مشکوک (مانند افزایش ناگهانی دما که میتواند نشانه عفونت یا التهاب باشد)، هشدار ارسال میگردد. برخی از این پوشیدنیها با قابلیت ثبت الگوهای درد و پاسخ به درمان، به تیم درمانگر کمک میکنند تا درمان دارویی یا فیزیوتراپی را بهصورت هوشمندانهتر تنظیم کنند.
۵. واقعیت مجازی (VR) و واقعیت افزوده (AR) در کاهش درد ذهنی
واقعیت مجازی و افزوده، بهویژه در زمینهی کنترل درد روانی و احساسی بیماران مزمن نقش مهمی پیدا کردهاند. بیماران دیابتی که از زخمهای مزمن و درد طولانیمدت رنج میبرند، معمولاً دچار اضطراب، افسردگی یا اختلال خواب میشوند که این وضعیت خود درد را تشدید میکند. برنامههای واقعیت مجازی با ایجاد محیطهای آرامبخش و سرگرمکننده، توجه بیمار را از درد منحرف کرده و سطح اضطراب را کاهش میدهند. این تکنولوژی بهویژه هنگام تعویض پانسمان یا انجام درمانهای دردناک، میتواند نقش بیدردسازی مکمل داشته باشد.
درمانهای غیر دارویی برای کنترل درد زخم دیابتی
در زیر به برسی برخی از درمان زهای غیر دارویی درمان زخم دیبات می پردازیم
۱. فیزیوتراپی و تحریک عصبی غیردارویی
فیزیوتراپی یکی از مؤثرترین درمانهای غیر دارویی در کاهش درد ناشی از زخمهای دیابتی، بهویژه در بیمارانی با نوروپاتی محیطی است. استفاده از روشهایی نظیر ماساژ درمانی، حرکتدرمانی ملایم، تمرینات کششی، و تکنیکهای تحریک عصبی الکتریکی غیرتهاجمی (مانند TENS) میتواند موجب کاهش انتقال پیام درد به مغز، بهبود خونرسانی به بافتها، و کاهش التهاب مزمن شود. این روشها همچنین باعث آزادسازی اندورفینها (هورمونهای طبیعی ضد درد) در بدن میشوند که اثر تسکینی قابل توجهی دارند.
۲. طب سوزنی (Acupuncture)
طب سوزنی، یک روش درمانی قدیمی در طب سنتی چینی، امروزه در کلینیکهای درد مدرن نیز بهعنوان روشی تأییدشده برای مدیریت درد مزمن و درد زخمهای دیابتی به کار میرود. در این روش، سوزنهای بسیار نازک در نقاط خاصی از بدن قرار داده میشوند تا جریان انرژی (Qi) در بدن متعادل شود و همچنین تحریک اعصاب و آزادسازی سروتونین و اندورفین افزایش یابد. مطالعات متعددی نشان دادهاند که طب سوزنی میتواند دردهای نوروپاتیک دیابت را کاهش دهد، خواب بیماران را بهبود بخشد و کیفیت زندگی آنها را افزایش دهد، بهویژه زمانی که با سایر روشهای مراقبتی ترکیب شود.
۳. مدیتیشن، تمرینات ذهنآگاهی و تنفس عمیق
مداخلات روانشناختی مانند مدیتیشن (مراقبه)، تمرینات تنفس عمیق، و ذهنآگاهی (Mindfulness) نقش بسیار مهمی در کاهش درد ذهنی و ادراک درد بیماران دیابتی دارد. این روشها با کاهش سطح اضطراب، استرس و افسردگی که اغلب با درد مزمن همراه هستند، میتوانند آستانه تحمل درد را در بیماران افزایش دهند. مطالعات بالینی نشان دادهاند که بیماران دیابتی که بهطور منظم از تکنیکهای آرامسازی ذهنی استفاده میکنند، گزارش کاهش شدت درد، کاهش نیاز به دارو، و بهبود کیفیت خواب را ارائه دادهاند.
۴. گرما درمانی و سرما درمانی موضعی
استفاده از گرما یا سرما بهصورت موضعی میتواند در برخی موارد به کاهش دردهای موضعی زخم یا اطراف زخم کمک کند. گرما درمانی با گشاد کردن عروق خونی، افزایش گردش خون و کاهش اسپاسم عضلانی، باعث تسکین دردهای عضلانی و عروقی اطراف زخم میشود. در مقابل، سرما درمانی با کاهش هدایت عصبی و کاهش التهاب در مراحل حاد زخم میتواند به بیحس شدن موقتی و کاهش ورم و درد کمک کند. البته این روشها باید با احتیاط استفاده شوند تا از آسیب به بافت دیابتی حساس جلوگیری گردد.
تغذیه و سبک زندگی برای کاهش التهاب و درد زخم
رژیم غذایی ضد التهاب و سرشار از آنتیاکسیدانها به کاهش درد کمک میکند. مصرف مواد زیر توصیه میشود:
۱. نقش تغذیه ضدالتهابی در کاهش درد زخم دیابتی
تغذیه سالم و هدفمند میتواند بهطور مستقیم بر شدت التهاب و درد زخمهای دیابتی اثر بگذارد. رژیم غذایی ضدالتهابی شامل سبزیجات برگ سبز (اسفناج، کلم کالی)، میوههای غنی از آنتیاکسیدان (توتها، انار)، ماهیهای چرب سرشار از امگا-۳ (ماهی سالمون، ساردین)، روغن زیتون فرابکر، و مغزها (گردو، بادام) میباشد. این مواد غذایی باعث کاهش تولید سیتوکینهای التهابی مانند TNF-α و IL-6 شده و از آسیب اکسیداتیو به سلولها جلوگیری میکنند. کاهش التهاب سیستمیک در بیماران دیابتی میتواند آستانه درد را افزایش داده و روند ترمیم بافت را تسریع کند.
۲. کنترل وزن، فعالیت بدنی منظم و تأثیر آن بر درد
حفظ وزن سالم و فعالیت بدنی منظم، علاوه بر کنترل قند خون، در کاهش درد زخمهای دیابتی نقش دارد. ورزشهای کمفشار مانند پیادهروی ملایم، شنا، یا یوگا باعث بهبود گردش خون محیطی، اکسیژنرسانی بهتر به بافتهای آسیبدیده، و کاهش التهاب مزمن میشوند. همچنین، فعالیت بدنی باعث ترشح اندورفینها و سروتونین میشود که اثر ضد درد طبیعی دارند. باید توجه داشت که فعالیتهای ورزشی در بیماران مبتلا به زخم پا باید با نظارت پزشک و استفاده از کفش مناسب انجام شود تا خطر آسیب جدید کاهش یابد.
۳. سبک زندگی بدون استرس و خواب کافی برای مدیریت درد
استرس مزمن و کمبود خواب از عوامل تشدیدکننده التهاب و حساسیت به درد در بیماران دیابتی هستند. افزایش هورمون کورتیزول در اثر استرس طولانیمدت میتواند موجب اختلال در ترمیم زخم و افزایش شدت درد شود. تکنیکهای مدیریت استرس مانند مدیتیشن، تمرینات تنفس عمیق، موسیقی درمانی، و گذراندن زمان در طبیعت میتوانند به کاهش التهاب و بهبود تحمل درد کمک کنند. خواب شبانه کافی (حداقل ۷ ساعت) نیز به بدن فرصت بازسازی بافتها، کاهش التهاب و تعدیل سیستم ایمنی را میدهد که در نهایت باعث بهبود وضعیت زخم و کاهش درد میشود.
همچنین خواب کافی، پرهیز از سیگار، و مدیریت استرس نقش کلیدی دارند.
فیزیوتراپی و تحریک الکتریکی در تسکین درد زخم دیابتی
فیزیوتراپی نهتنها به بهبود گردش خون کمک میکند، بلکه از طریق تحریک اعصاب محیطی، درد را کاهش میدهد. روشهای مؤثر شامل:
۱. نقش فیزیوتراپی در بهبود درد و عملکرد بافت
فیزیوتراپی یکی از روشهای مکمل مؤثر در مدیریت درد زخم دیابتی است که با تمرکز بر بهبود گردش خون، کاهش التهاب، و افزایش انعطافپذیری بافت، به تسریع روند ترمیم کمک میکند. تمرینات کششی و تقویتی ملایم برای عضلات اطراف محل زخم میتواند از فشار بیشازحد بر بافت آسیبدیده جلوگیری کند و با کاهش اسپاسمهای عضلانی، شدت درد را کم کند. همچنین، فیزیوتراپی با آموزش روشهای صحیح راهرفتن و توزیع فشار بر پا، خطر تشدید زخم را کاهش میدهد.
۲. تحریک الکتریکی و مکانیسم اثر آن در کنترل درد
تحریک الکتریکی عصب از راه پوست یا TENS (Transcutaneous Electrical Nerve Stimulation) یکی از روشهای رایج در فیزیوتراپی برای تسکین درد زخم دیابتی است. این روش با ارسال پالسهای الکتریکی ضعیف به اعصاب سطحی پوست، انتقال پیامهای درد به نخاع و مغز را مهار میکند. علاوه بر این، تحریک الکتریکی باعث ترشح مواد ضد درد طبیعی مانند اندورفینها و انکفالینها میشود که میتوانند به طور طبیعی آستانه تحمل درد را افزایش دهند.
۳. بهبود گردش خون و اکسیژنرسانی با تحریک الکتریکی
تحریک الکتریکی در کنار اثرات ضد درد، موجب انبساط عروق خونی کوچک و بهبود جریان خون محیطی میشود. این افزایش خونرسانی باعث انتقال بهتر مواد غذایی، اکسیژن، و فاکتورهای رشد به محل زخم میگردد که نهتنها درد را کاهش میدهد بلکه روند ترمیم را نیز تسریع میکند. در بیماران دیابتی که به دلیل آسیب عروقی دچار خونرسانی ضعیف هستند، این ویژگی میتواند اهمیت ویژهای داشته باشد.
۴. استفاده از روشهای ترکیبی در فیزیوتراپی
فیزیوتراپیستها معمولاً تحریک الکتریکی را همراه با سایر روشها مانند لیزر تراپی کمتوان (LLLT)، گرما درمانی یا ماساژ ملایم بافتهای اطراف زخم به کار میبرند تا اثرات درمانی به حداکثر برسد. ترکیب این روشها میتواند التهاب را کاهش داده، درد را تسکین داده و شرایط بیولوژیکی محیط زخم را برای ترمیم بهینه فراهم کند.
۵. نکات ایمنی و محدودیتها
هرچند تحریک الکتریکی و فیزیوتراپی روشهای کمخطر محسوب میشوند، اما باید با احتیاط و تحت نظر متخصص انجام شوند. استفاده از تحریک الکتریکی در اطراف زخم باز باید بهگونهای باشد که الکترودها با خود زخم تماس مستقیم نداشته باشند. همچنین بیماران با ضربانساز قلب، مشکلات شدید حسی یا عفونتهای فعال باید پیش از شروع این روش، با پزشک خود مشورت کنند.
برنامه فیزیوتراپی باید توسط فرد متخصص تجویز شود.
مراقبتهای خانگی برای مدیریت درد زخم
بیمار باید آموزش کامل در زمینه مراقبت از زخم در منزل داشته باشد:
شستوشوی روزانه زخم با سرم فیزیولوژی
تعویض پانسمان در زمان مناسب
پرهیز از فشار مستقیم به زخم
استفاده از کفشهای طبی و بدون فشار
بالا نگهداشتن پا برای کاهش تورم
این مراقبتها نهتنها مانع از عفونت میشوند بلکه درد را کاهش میدهند.
نقش روانشناسی درد و حمایت روانی بیماران
درد زخم دیابتی اغلب با افسردگی، اضطراب و ناامیدی همراه است. حمایت روانی به اندازه درمان فیزیکی اهمیت دارد. راهکارها:
۱. ارتباط بین ذهن و تجربه درد
درد زخم دیابتی فقط یک پدیده فیزیکی نیست، بلکه تجربهای پیچیده است که توسط عوامل روانی و احساسی نیز شکل میگیرد. اضطراب، افسردگی، استرس و حتی خستگی میتوانند شدت درک درد را افزایش دهند. تحقیقات نشان دادهاند که سیستم عصبی در مواجهه با استرس روانی، سیگنالهای درد را قویتر پردازش میکند و حتی ممکن است آستانه تحمل درد را کاهش دهد. بنابراین، مدیریت مؤثر درد زخم دیابتی نیازمند توجه همزمان به جنبههای روانی و جسمی بیمار است.
۲. اهمیت حمایت روانی در کاهش درد
حمایت روانی از سوی خانواده، دوستان و تیم درمانی میتواند نقش بسیار مهمی در کاهش تجربه درد ایفا کند. احساس همدلی و درک شدن، سطح هورمونهای استرسزا مانند کورتیزول را کاهش میدهد و به بهبود عملکرد سیستم ایمنی کمک میکند. جلسات مشاوره با روانشناس یا رواندرمانگر نیز میتوانند به بیمار بیاموزند که چگونه با افکار منفی و ترس از درد یا بدتر شدن زخم مقابله کند.
۳. تکنیکهای روانشناختی برای مدیریت درد
روشهایی مانند مدیتیشن ذهنآگاهی (Mindfulness)، تکنیکهای آرامسازی عضلات، و تمرینات تنفس عمیق میتوانند سیستم عصبی را به سمت آرامش هدایت کنند و شدت سیگنالهای درد را کاهش دهند. همچنین، رفتاردرمانی شناختی (CBT) به بیماران کمک میکند تا الگوهای فکری ناسالم درباره درد را تغییر دهند و کنترل بیشتری بر واکنشهای خود داشته باشند. این روشها در کنار درمانهای پزشکی میتوانند کیفیت زندگی بیماران را بهطور چشمگیری بهبود دهند.
۴. نقش گروههای حمایتی و آموزش بیمار
شرکت در گروههای حمایتی ویژه بیماران دیابتی به افراد این امکان را میدهد که تجربیات خود را با دیگران به اشتراک بگذارند و از راهکارهای موفق دیگر بیماران برای مدیریت درد استفاده کنند. علاوه بر این، آموزش بیمار درباره فیزیولوژی درد و روشهای علمی تسکین آن، احساس کنترل و اعتمادبهنفس را افزایش میدهد. این ترکیب حمایت اجتماعی و آگاهی علمی، نه تنها درد را قابلتحملتر میکند، بلکه انگیزه بیمار برای پیروی از درمانهای پزشکی را نیز بالا میبرد.
پذیرش درد و یادگیری کنترل آن از طریق ذهن، قدرت تسکین آن را افزایش میدهد.
چه زمانی برای درد زخم دیابتی باید به پزشک مراجعه کرد؟
بیمار باید فوراً به پزشک مراجعه کند اگر:
شدت درد ناگهانی افزایش یابد
زخم بوی بد، ترشح چرک یا قرمزی شدید داشته باشد
تب یا بیحالی ایجاد شود
زخم سیاه شود یا پوست اطراف دچار نکروز گردد
درد با داروها کنترل نشود
مراجعه زودهنگام میتواند از عوارض جدی مانند قطع عضو جلوگیری کند.
نتیجهگیری و جمعبندی راهکارهای کاهش درد زخم دیابتی
مدیریت درد زخم دیابتی یک فرآیند چندبعدی است که نیازمند رویکردی جامع و ترکیبی از اقدامات پزشکی، روانی و سبک زندگی است. همانطور که مرور شد، کنترل دقیق قند خون پایه و اساس کاهش التهاب و جلوگیری از آسیب عصبی بیشتر است. استفاده از پانسمانهای پیشرفته، داروهای ضد درد موضعی و سیستمیک، و تکنولوژیهای نوین مانند لیزر و تحریک الکتریکی، میتوانند بهطور مستقیم شدت درد را کاهش دهند. در کنار این اقدامات، درمانهای غیر دارویی همچون فیزیوتراپی، تکنیکهای آرامسازی، و روشهای روانشناختی، نقش مکمل و بسیار مهمی در بهبود کیفیت زندگی بیمار دارند.
در نهایت، موفقیت در کاهش درد زخم دیابتی تنها زمانی حاصل میشود که بیمار، خانواده و تیم درمانی بهعنوان یک واحد منسجم عمل کنند. ایجاد تعادل در تغذیه، فعالیت بدنی مناسب، حمایت روانی، و آموزش بیمار برای شناخت و مدیریت درد، میتواند روند ترمیم را تسریع کرده و از تبدیل درد به یک مشکل مزمن جلوگیری کند. این رویکرد چندلایه نهتنها موجب تسکین درد میشود، بلکه امید، انگیزه و کیفیت زندگی بیماران مبتلا به زخم دیابتی را نیز به شکل چشمگیری افزایش میدهد.
تهیه شده توسط کلینیک درمان زخم نیلسار