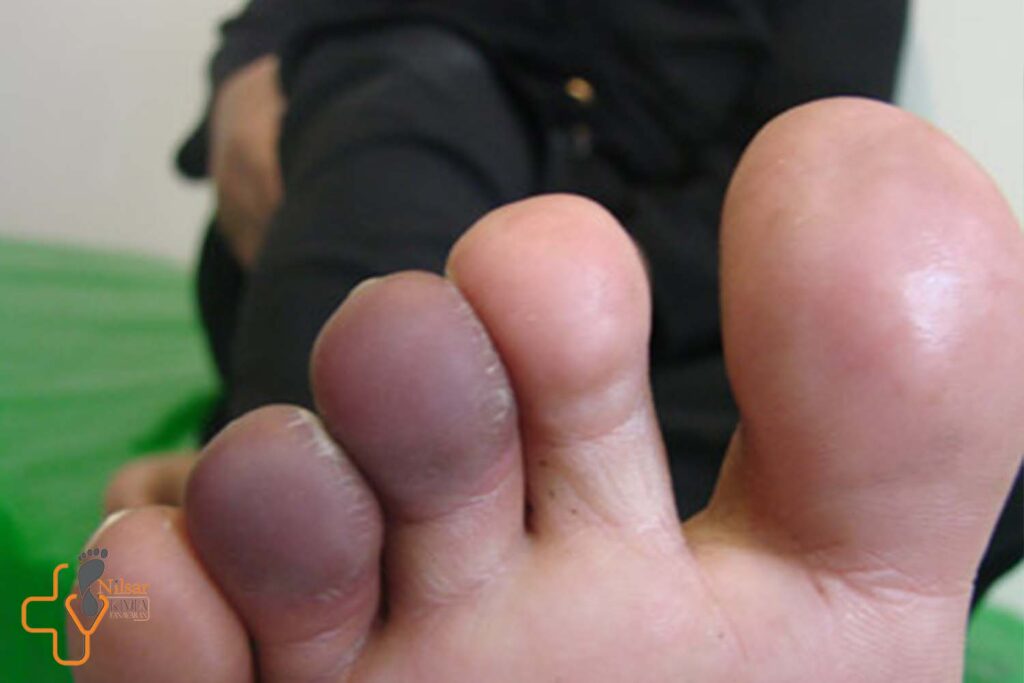
عکس سیاه شدن پای دیابتی یکی از مواردی است که در روند تشخیص و درمان زخم بسیار با اهمیت است . زیرا متوجه میشوید در چه مرحله ای از پیشرت بیماری قرار دارد.
زخم پا یکی از عوارض شایع دیابت است که با روش هایی مانند رژیم غذایی، ورزش و درمان با انسولین قابل کنترل نیست. زخم ها در نتیجه شکستن بافت پوست و نمایان شدن لایه های زیرین پوست ایجاد می شوند.
زخم های دیابتی بیشتر در زیر انگشتان شست پا و گوی های پا دیده می شوند و می توانند تا استخوان ادامه پیدا کنند.
همه افراد مبتلا به دیابت ممکن است دچار زخم پا شوند، اما مراقبت خوب از پا می تواند به پیشگیری از آن کمک کند. درمان زخم پای دیابتی بسته به علل آن متفاوت است.
هر گونه نگرانی پا را با پزشک خود در میان بگذارید تا مطمئن شوید که مشکل جدی نیست، زیرا زخم های عفونی در صورت نادیده گرفته شدن، می توانند منجر به قطع عضو شوند.
بیشتر بخوانید : درمان زخم پای دیابتی
شناسایی علائم و تشخیص زخم به کمک عکس سیاه شدن پای دیابتی
یکی از اولین نشانههای زخم پا، ترشح از پا است که ممکن است جوراب ها لکه دار می شوند. یا در کفش شما نشت کند. ورم غیر معمول، تحریک، قرمزی، و بوهای یک یا هر دو پا نیز از علائم اولیه ی زخم پا هستند.
مشهور ترین علامت زخم پا، ایجاد بافت سیاه اطراف زخم است. این بافت سیاه به دلیل عدم وجود جریان خون سالم در ناحیه اطراف زخم ایجاد می شود.
گانگرن جزئی یا کامل، که به دلیل مرگ بافت به دلیل عفونت ایجاد می شود، میتواند در اطراف زخم ظاهر شود. در این حالت، ترشحات بدبو، درد و بی حسی ممکن است رخ دهد.
علائم زخم پا همیشه واضح نیست. گاهی اوقات، حتی تا زمانی که زخم عفونی نشده باشد، زخم علائمی از خود نشان نمی دهد.
در صورت مشاهده هرگونه تغییر رنگ پوست، به خصوص قسمتی که سیاه شده است، یا احساس درد در اطراف ناحیه ای زخم با پزشک صحبت کنید.
علل زخم پای دیابتی
زخم در افراد مبتلا به دیابت بیشتر به دلایل زیر ایجاد می شود:
- گردش ضعیف خون
- قند خون بالا (هیپرگلیسمی)
- آسیب عصبی
- پاهای تحریک شده یا زخمی
گردش خون ضعیف نوعی بیماری عروقی است که در آن خون به طور موثر به پاها نمی رسد.. گردش خون ضعیف همچنین می تواند بهبود زخم را دشوارتر کند.
سطوح بالای گلوکز (قند خون) میتواند روند بهبود زخم پای عفونی را مختل کند، بنابراین مدیریت قند خون بسیار مهم است. افراد مبتلا به دیابت نوع 2 و سایر بیماریها اغلب برای مقابله با عفونتهای ناشی از زخمها بیشتر دچار مشکل هستند.
عوامل خطر برای زخم پای دیابتی ( عکس سیاه شدن پای دیابتی )
همه افراد مبتلا به دیابت در معرض خطر زخم پا هستند استفاده از عکس سیاه شدن پای دیابتی می تواند به این افراد در پیشبرد مراحل درمان بیار کمک کند. برخی از عوامل می توانند خطر ابتلا به زخم پا را افزایش دهند، از جمله:
- کفش های نامناسب یا بی کیفیت
- عدم رعایت بهداشت (عدم شستشوی منظم یا کامل یا خشک نکردن خوب پاها پس از شستشو)
- کوتاه کردن نامناسب ناخن های پا
- مصرف الکل
- بیماری چشم ناشی از دیابت
- بیماری قلبی
- بیماری کلیوی
- چاقی
- استفاده از تنباکو (روی گردش خون اثر می گذارد)
زخم پای دیابتی نیز در مردان مسن بیشتر شایع است.
درمان زخم پای دیابتی
یکی از مهمترین فرآیندها در درمان زخم پا استفاده از عکس سیاه شدن پای دیابتی می باشد.
این را بدانید که فشار ناشی از راه رفتن، می تواند عفونت را بدتر کرده و زخم را گسترش دهد.
پزشک ممکن است برای محافظت از پاهای بیمار، پوشیدن کفش های طراحی شده برای افراد مبتلا به دیابت تجویز کند.
پزشکان میتوانند زخمهای پا را با دبریدمان، برداشتن پوست مرده (نکروز) یا اجسام خارجی که ممکن است باعث ایجاد زخم شده باشند، از بین ببرند.
عفونت یکی از عوارض جدی زخم پا است و نیاز به درمان فوری دارد. همه عفونت ها به یک شکل درمان نمی شوند.
بافت اطراف زخم ممکن است به آزمایشگاه فرستاده شود تا مشخص شود کدام آنتی بیوتیک باید برای درمان عفونت تجویز شود. اگر پزشک شما مشکوک به عفونت جدی باشد، ممکن است برای بررسی علائم عفونت استخوانی رادیوگرافی تجویز کند.
- حمام پا
- ضد عفونی کردن پوست اطراف زخم
- خشک نگه داشتن زخم با تعویض مکرر پانسمان
- درمان های آنزیمی
- پانسمان های مخصوص زخم دیابتی برای مهار رشد باکتری ها
داروها برای سیاه شدن پای دیابتی
اگر عفونت حتی پس از درمان های پیشگیرانه پیشرفت کند، پزشک ممکن است آنتی بیوتیک، ضد پلاکت یا داروهای ضد انعقاد را برای درمان زخم تجویز کند.
بسیاری از این آنتیبیوتیکها به استافیلوکوکوس اورئوس، باکتریهایی که باعث عفونت استاف یا استرپتوکوک بتا همولیتیک میشوند، حمله میکنند.
با پزشک خود در مورد سایر بیماری هایی که دارید صحبت کنید زیرا ممکن است خطر عفونت توسط این باکتری های مضر، توسط بیماریهایی از جمله HIV و مشکلات کبدی، افزایش پیدا کند.
روش های جراحی
اگر هیچ گزینه درمانی دیگری نتواند به بهبود زخم کمک کند، جراحی می تواند از بدتر شدن زخم یا منجر به قطع عضو، جلوگیری کند.
جلوگیری از مشکلات پا
بر اساس یک مقاله در سال ۲۰۱۷ در مجله پزشکی نیوانگلند، بیش از نیمی از زخمهای پای دیابتی عفونی میشوند. تقریباً 20 درصد از عفونتهای متوسط تا شدید، در پای افراد مبتلا به دیابت، منجر به قطع عضو میشود. در نتیجه مراقبت های پیشگیرانه برای جلوگیری از عدم ابتلا به عفونت بسیار مهم است.
قند خون دائماً باید مدیریت شود، زیرا در زمانی که قند خون ثابت است، احتمال بروز عوارض دیابت در پایین می آید. علاوه بر این میتوان با دستوالعما زیر از ابتلا به مشکلات پا جلوگیری کرد:
- هر روز پاهای خود را بشویید
- کوتاه نگه داشتن ناخن های پا به اندازه کافی، اما نه خیلی کوتاه
- پاهای خود را خشک و مرطوب نگه دارید
- جوراب های خود را مرتب عوض کنید
- مراجعه به متخصص پا برای برداشتن میخچه و پینه
- پوشیدن کفش مناسب
زخمهای پا پس از درمان، میتوانند دوباره عود کنند. بنابراین پزشک ممکن است به شما توصیه کند از کفشهای مخصوص افراد مبتلا به دیابت استفاده کنید تا از بازگشت زخم جلوگیری شود.
چه زمانی به پزشک خود مراجعه کنید؟
اگر شروع به مشاهده گوشت سیاه در اطراف ناحیه بی حسی کردید، فوراً به پزشک خود مراجعه کنید تا برای درمان زخم پای عفونی اقدام کنید. اگر زخمها درمان نشوند، میتوانند آبسه ایجاد کنند و به نواحی دیگر روی پاها و ساقهای شما سرایت کنند.
در این مرحله، زخم ها اغلب تنها با جراحی، قطع عضو یا جایگزینی پوست از دست رفته با جایگزین های مصنوعی پوست قابل درمان هستند.