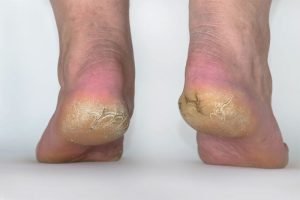
زخم پای دیابتی یک زخم یا جراحت باز است که در حدود 15 درصد از بیماران دیابتی ایجاد می شود و در بسیاری از بیماران در پاشنه پا ایجاد می شود. بسیاری از افراد مبتلا به پاشنه پای دیابتی، به دلیل عفونت یا سایر عوارض مربوط به زخم دیابتی در بیمارستان بستری هستند.
دیابت علت اصلی قطعهای غیرتروماتیک پایین تنه است و حدود 14 درصد از بیماران دیابتی مبتلا به زخم پاشنه پای دیابتی در نهایت، در صورت عدم درمان به موقع نیاز به قطع عضو خواهند داشت. پای دیابتی 85 درصد از قطع عضوهای مرتبط با دیابت را تشکیل می دهد. با توجه به تکنیک های جدید درمان و تحقیقات جدید مشخص شده است که هنوز هم می توان از انواع زخم های پای دیابتی پیشگیری کرد.
علت زخم پای دیابتی
هر دیابتی ممکن است به زخم پای دیابتی مبتلا شود. بیمارانی که انسولین مصرف می کنند بیشتر در معرض ابتلا به پای دیابتی هستند، مانند: بیماران مبتلا به بیماری های کلیوی، چشمی و بیماری های قلبی مرتبط با دیابت. اضافه وزن یا مصرف الکل و تنباکو نیز در ایجاد زخم های پای دیابتی که زخم پاشنه ی پا هم شامل آن می شود، نقش دارند.
آسیبها و زخم های ناشی از دیابت، بهخصوص زخم پاشنه ی پای دیابتی به دلیل ترکیبی از عوامل متعدد رخ می دهند. این موارد عبارتند از:
- از جمله بیحسی در پا
- گردش خون ضعیف
- بدشکلیهای پا
- خارش
- ساییدگی
- پارگی
- تروما
- سابقه ی دیابت
بیشتر بخوانید : درمان زخم پای دیابتی
بیماران مبتلا به دیابت برای چندین سال دچار یک اختلال عصبی (نوروپاتی)، کاهش یا ناتوانی در تجربه درد در پاها به دلیل آسیب عصبی می شوند. این موارد اغلب به دلیل سطح بالای قند خون در طول زمان ایجاد می شود. آسیب عصبی اغلب بدون درد است و بیمار حتی از مشکل خود آگاه نیست. از ابزار ساده ای به نام مونوفیلامنت برای بررسی پاهای بیمار از نظر نوروپاتی معمولا استفاده می شود.
بیماریهای عروقی میتوانند درمان زخمهای پا و پاشنه ی پا را پیچیده کنند و توانایی بدن برای التیام این زخم ها کاهش دهند. علاوه بر این احتمال عفونتها نیز بسیار افزایش پیدا می کند. قند خون بالا توانایی بدن برای مبارزه با عفونت را کاهش می دهد و همچنین روند بهبودی بدن را کند می کند.
علائم پاشنه پای دیابتی
از آنجایی که بیماران پای دیابتی توانایی تجربه درد را از دست داده اند، با این حال درد از علائم پای دیابتی نیست. اغلب اوقات، اولین چیزی که در صورت ابتلا به زخم پای دیابتی مشاهده می کنید، خون یا لکه های روی جوراب است. تورم همچنین می تواند باعث آسیب شود و اگر پای دیابتی در مرحله پیشرفته باشد زخم بوی بدی می دهد.
درمان زخم پای دیابتی (پاشنه پای دیابتی)
برای التیام کامل زخم، به خصوص زخم های پا و پاشنه ی پا، باید فشار از روی زخم برداشته شود . ممکن است از بیمار خواسته شود که کفش یا آتل، گچ های مخصوص یا ویلچر و عصا بپوشد(آفلودینگ ). این ابزار کاهش فشار، فشار روی پاشنه ی پا را از بین میبرند و تحریک زخم را کاهش می دهد که روند بهبود را تسریع می کند.
علم مراقبت از زخم در 10 سال گذشته پیشرفت های چشمگیری داشته است. چیزی که قبلاً برای التیام زخم به عنوان “زخم در معرض هوا” شناخته می شد، اکنون برای بهبود زخم مضر است. هنگامی که پانسمان هایی که روی زخم قرار میگیرند پوشیده و مرطوب هستند، زخم سریعتر بهبود می یابند و خطر کمتری برای عفونت دارند. استفاده از بتادین، پراکسید هیدروژن و خیساندن زخم در آب توصیه نمی شود زیرا این اقدامات عوارض بیشتری را به همراه دارد.
درمان مناسب زخم ها شامل استفاده از پانسمان های موضعی و دارو است. طیف وسیعی از داروها از محلول های نمکی گرفته تا ایجاد فاکتورهای رشد، پانسمان های زخم و جایگزین های پوستی که در بهبود زخم پا موثر هستند، می باشد.
برای بهبود زخم، در محل آسیب دیده باید خون کافی داشته باشد. متخصص پا می تواند از آزمایش، برای تعیین میزان گردش خون استفاده کند. نظارت دقیق بر سطح قند خون در درمان زخم پای دیابتی از اهمیت بالایی برخوردار است. مهمتر از همه، مراجعه به پزشک یا متخصص غدد برای بررسی قند خون، بهبود زخم های پاشنه ی پای دیابتی را سرعت می بخشد و خطر عوارض را کاهش می دهد.
گزینههای جراحی برای پاشنه پای دیابتی
اکثر زخمهای پای دیابتی که عفونی نشده اند، بدون جراحی درمان میشوند. با این حال، اگر این درمان ها شکست خوردند، درمان جراحی ممکن است مناسب باشد. برخی از نمونههایی از درمانهای جراحی برای درمان ناحیه آسیب دیده شامل تراشیدن یا بریدن استخوانهای آسیب دیده و اصلاح انواع ناهنجاریها مانند انگشتان چکشی، میخچه یا برآمدگی در پاشنه و در همه ی قسمتهای پای دیابتی است.
دوره ی بهبود بعد از جراحی به عوامل مختلفی بستگی دارد. این عوامل عبارتند از اندازه و محل زخم، فشار روی زخم هنگام راه رفتن یا ایستادن، تورم، جریان خون، سطح قند خون، مراقبت از زخم و داروهایی که برای درمان زخم در چند ماه استفاده می شود. به صورت کلی چیزی بین دو هفته تا چند ماه دوره ی نقاهت بعد از جراحی ممکن است طول بکشد.
پیشگیری از زخم پاشنه پای دیابتی
بهترین راه برای درمان پای دیابتی جلوگیری از آسیب پا و فراهم کردن شرایطی است که از این آسیب های پیشگیری شود. سعی کنید به طور منظم به متخصص زخم پا مراجعه کنید. متخصص پا می تواند پا را از نظر زخم معاینه کند و استراتژی هایی را برای جلوگیری از آسیب پا برای بیمار ایجاد کند. تجویز کند.
در صورت وجود عوامل زیر یا انجام هر یک از این موارد در معرض خطر زخم پای دیابتیک هستید:
- نوروپاتی (بیماری عصب)
- گردش خون ضعیف
- بدشکلی پا از جمله پینه پا یا انگشت چکشی
- پوشیدن کفش نامناسب
- قند خون کنترل نشده
- سابقه زخم پا در گذشته
کاهش عوامل خطر ابتلا به زخم های پای دیابتی مانند: سیگار کشیدن، مصرف الکل، کلسترول بالا و قند خون بالا از اقدامات بسیار مهم در پیشگیری و درمان پای دیابتی از جمله درمان پاشنه پای دیابتیُ است. پوشیدن کفش و جوراب مناسب در کاهش این خطرات بسیار موثر است. متخصص پا می تواند کفش مناسب را به شما پیشنهاد دهد.
یادگیری معاینه پاها یکی از مهم ترین گام ها برای کمک به فرد برای یافتن مشکل است تا سریعتر اقدام به درمان آن کند.
از عوامل کلیدی در درمان و بهبود موفق زخم، مراجعه منظم به متخصص پا به برای اقدامات حیاتی از جمله موارد زیر است:
- پایین آوردن قند خون
- دبریدمان مناسب زخم
- درمان هرگونه عفونت
- کاهش اصطکاک و فشار
- بازیابی جریان خون کافی